Тяжёлая дисплазия: причины, исследования, лечение
При постановке диагноза тяжёлая дисплазия, особенно у женщин, возникает ряд вопросов относительно обследования, лечения и прогноза заболевания.
Фактически тяжёлая степень дисплазии обозначает предраковое заболевание. Часто поражение возникает в области половых органов у женщин.
Не стоит сразу делать неутешительные выводы. Любой дисплазии, даже онкологическому процессу, предшествует воспалительный процесс, далеко не всегда воспаление заканчивается раком.
Возможность трансформации воспаления либо дисплазии в раковую опухоль зависит от стадии процесса и своевременности обращения за квалифицированной медицинской помощью. В статье подробно рассмотрены основные причины, предрасполагающие факторы, приводящие к развитию тяжёлой дисплазии.
Дисплазия третьей степени
Рассмотрим, чем отличается дисплазия тяжёлой степени от прочих заболевания половых органов.
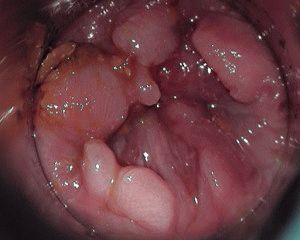

Дисплазия половых органов
Термин дисплазия обозначает нарушение строения тканей и органов, нарушение роста и дифференцировки клеток. Часто тяжёлая дисплазия поражает эпителиальные оболочки половых органов женщины. Если дисплазия носит невыраженный характер, процесс способен регрессировать самостоятельно. Тяжёлая степень дисплазии при отсутствии должного лечения в большинстве случаев становится облигатным предраковым состоянием. Трансформация в раковую опухоль наступает в короткие сроки. При обнаружении признаков дисплазии затягивать с визитом к врачу не стоит.
При постановке диагноза лечение проводят у онколога.
Причины возникновения тяжёлой дисплазии
Выделяется масса причин, способных привести к развитию патологического процесса, известного как тяжёлая дисплазия эпителиальных клеток половых органов. Причины возникновения:
- Вирусная инфекция – часто в роли возбудителя выступает вирус папилломы человека.
- Снижение иммунной защиты организма
- Воспалительные процессы наружных половых органов у женщины.
- Вредные привычки, курение.
- Гормональные нарушения.
- Последствия перенесённых травм разной степени выраженности.
- Беспорядочная половая жизнь с раннего возраста.


Гормональные нарушения
Многие клиницисты придают большое значение перенесённым родам и абортам, когда происходило травмирование слизистых оболочек родовых путей и наружных половых органов. Последствием травм становится нарушение нормального кровоснабжения и иннервации эпителиальных слоёв, расстройства их трофических функций. Как результат, формируется дисплазия клеток.
Гормональные нарушения играют ведущую роль в прогрессировании диспластических процессов до тяжёлой степени.
Важное значение приобретает смегма сексуального партнёра. По результатам проведённых клинических исследований было установлено, что смегма, которая скапливается под крайней плотью мужских половых органов, содержит ряд канцерогенных веществ. При недостаточности гигиенического ухода за половыми органами она попадает в половые пути женщины во время полового контакта, вызывая риск развития диспластических и онкологических процессов эпителия.
Большое значение придаётся наличию инфекций, передающихся половым путём, герпетических инфекций.
Клинические проявления и методы диагностики
Тяжёлая дисплазия эпителия не обнаруживает субъективных клинических появлений, часто выступает в роли диагностической находки при плановых медицинских осмотрах. Если у женщины появились жалобы, вероятно, происходящее вызвано сопутствующими заболеваниями.
При проведении осмотра при помощи гинекологических зеркал обнаруживается наличие эрозивного процесса на шейке матки либо в области цервикального канала. Усматриваются признаки лейкоплакии, имеющие разную величину и форму, либо папилломатозные разрастания.
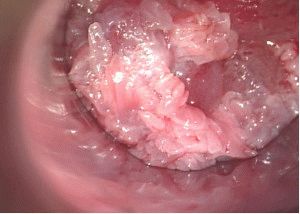

Проявление патологии
Высокой эффективностью и информативностью обладает исследование кольпоскопия матки. Врачом-гинекологом осуществляется осмотр шейки матки с использованием специальной оптической аппаратуры, позволяющей увеличивать изображение в десять раз. Осмотр становится информативным, если предварительно обработать исследуемую поверхность йодинолом или раствором Люголя. Картина при осмотре выглядит разнообразной – от признаков эктопии до атипичного изменения и разрастания раковых клеток.
Цитологические исследования
Тяжёлая дисплазия считается облигатным предраковым состоянием, в обязательном порядке требуется провести цитологическое исследование. Для проведения выполняется забор мазков из цервикального канала на цитологическое исследование. При исследовании обнаруживаются клетки с дискариозом.
Понятие дискариоза включает пограничное состояние эпителиальных тканей, когда атипия и дисплазия клеток в первую очередь проявляется нарушением формирования клеточных ядер. В злокачественных клетках изменениям подвержена цитоплазма. Обнаружение признаков дискариоза подтверждают гистологическим исследованием материала, взятого при помощи биопсии. Для исследования проводится прицельная биопсия либо диагностическое выскабливание слизистой оболочки матки.
Результаты гистологического исследования признаются достоверными. Гистологические исследования входят в обязательный комплекс диагностических исследований, когда при осмотре обнаруживаются клинические и визуальные признаки дисплазии. Исследование позволяет провести дифференциальную диагностику дисплазии тяжёлой степени со злокачественным новообразованием шейки матки.
В основе гистологического исследования лежит изучение под микроскопом тканевых срезов и клеток. В отличие от цитологии, где проводится изучение поверхностных клеток эпителия, здесь выполняется глубокий отбор материала. Сделать забор ткани на гистологию возможно при кольпоскопия с помощью специальных устройств или при проведении диагностического выскабливания. Возможно проведение забора материала на исследование с разных участков шейки матки.
Для проведения анализа полученные срезы клеток и тканей окрашивают в лаборатории. Если эпителий не показывает отклонений, он окрашивается в коричневый цвет. При атипичном развитии клеток тяжёлой степени окрашивание происходит слабо либо не получается.
Лечение тяжёлой дисплазии
При обнаружении признаков расстройства клеточная дисплазия тяжёлой степени, лечение возможно только с применением хирургических методов. Перед началом радикального оперативного лечения показано провести обследование на наличие сопутствующих инфекционных заболеваний и предварительно осуществить полноценную санацию очага поражения. Назначается антибактериальная терапия, противовирусные препараты, восстанавливается нормальная микрофлора влагалища и цервикального канала с помощью пробиотиков. Иногда подобные меры консервативного характера способны снизить степень тяжести дисплазии до умеренной или лёгкой, либо даже привести к выздоровлению. Если подобного не происходит в течение трёх месяцев, возникает необходимость оперативного лечения.


Лечение 3 степени дисплазии
Деструктивные методы воздействия на диспластические участки тканей, имеющие различные степени поражения, включают:
- Прижигание поражённого участка тканей с помощью диатермокоагуляции. Используют пуговчатый электрод.
- Диатермоконизация участка шейки или цервикального канала. Смешанный метод хирургического вмешательства, при котором проводится хирургическое иссечение диатермоэлектрокоагулятором конусовидных участков шейки до границ здоровой ткани. Вершина удалённого конусовидного участка обращена при этом во внутреннюю часть шейки матки к её полости. Удалённые ткани в обязательном порядке направляются на гистологическое исследование.
- Криохирургическая деструкция выполняется воздействием на поражённый участок ткани жидким азотом с помощью специальной аппаратуры. Деструктивное воздействие на атипичные ткани осуществляется посредством воздействия низкой температуры.
- Лазерное оперативное вмешательство – распространённый и действенный метод лечения предраковых и диспластических состояний.
В послеоперационном периоде пациенткам рекомендовано наблюдаться у онколога в течение продолжительного времени с целью исключения возможного рецидива заболевания. Назначаются иммуномодулирующие препараты, витаминно-минеральные комплексы. С целью восстановления нормального гормонального баланса прописываются специальные гормональные препараты.
Прогноз заболевания
Дисплазия протекает по трём основным сценариям – прогрессирование, стабилизация и репрессирование. Прогрессирующее течение заболевания отмечается на практике в 40% всех зарегистрированных клинических случаев. 20% заболевания носят стабильный характер, остальные показывают шансы на развитие событий по регрессивному пути.
Наличие дисплазии тяжёлой степени увеличивает риск развития онкологической патологии в десятки раз.
При тяжёлой степени дисплазии перерождение в рак отмечается уже по истечению года с начала её формирования. Лёгкие степени дисплазии способны переродиться в злокачественное новообразование спустя 4-6 лет.
Самопроизвольная регрессия предрака происходит в 30% случаев. Часто случается, что регрессия носит временный характер и велика вероятность развития рецидива заболевания. При присоединении воспалительного процесса или гормональных расстройствах возможно повторное развитие дисплазии. Это становится дополнительным аргументом в пользу радикального лечения диспластических процессов.
Для профилактики дисплазии показано вовремя выполнять лечение имеющихся воспалительных процессов, соблюдать личную гигиену и гигиену половой жизни, регулировать диагностированные гормональные расстройства.
 Тяжелая дисплазия или сильно выраженная – это опасная патология, которая может сигнализировать о начале развития онкологического процесса в шеечной области.
Тяжелая дисплазия или сильно выраженная – это опасная патология, которая может сигнализировать о начале развития онкологического процесса в шеечной области.
Коварство данного недуга еще и в том, что он зачастую не сопровождается клинической картиной, что приводит к позднему диагностированию патологии.
В большинстве случаев дисплазия диагностируется у женщин детородного возраста, однако не исключены случаи и более позднего развития патологии.
При данном заболевании количество слоев слизистой шейки увеличивается, структура клеток меняется, эпителий отторгается.
Что такое дисплазия
Дисплазия шейки матки имеет сходство с эрозией, но суть этих патологий разная, поэтому их стоит тщательно дифференцировать.
При эрозийном поражении слизистого слоя имеют место механические воздействия на ткани, а дисплазия сопровождается структурными клеточными изменениями, то есть наличием атипичных клеток.
Патология в большинстве случаев – это прогрессирующее заболевание, которое затрагивает не только поверхностные, но и глубокие слои эпителиальной ткани.
Согласно глубине распространения патологического процесса, медики различают три стадии дисплазии, самой опасной из которых безусловно является тяжелая (3 стадия).
ОБРАТИТЕ ВНИМАНИЕ!
Лечение тяжелой стадии заболевания только хирургическое, поскольку в этом случае речь идет не о риске развития онкологических процессов, а о начале ракового заболевания.
Причины патологии
Подавляющее большинство медиков уверены, что причина дисплазии – это папилломавирус онкогенного штамма, который длительное время пребывает на слизистой шейки.
Кроме того, существует ряд , которые в разы повышают риск развития этого недуга:
- многочисленные аборты;
- дисбаланс гормонов;
- хронические инфекции половых органов;
- ранняя половая жизнь;
- вредные привычки;
- недостаточное питание;
- наследственность;
- механические повреждения слизистой;
- частая смена половых партнеров;
- большое количество родов;
- наличие онкологии полового члена у партнера;
- ранние роды;
- снижением иммунитета;
- эрозия, эктопия;
- системные заболевания;
- длительный прием гормональных препаратов.

Тяжелая степень заболевания
При тяжелой форме дисплазии слизистая оболочка влагалищной части шейки поражается полностью.
Эту по-другому называют неинвазивным раком. В этом случае поражение затрагивает только эпителиальный слой, тогда как при инвазивном раке поражается и базальная мембрана, и более глубокие ткани в том числе.
даже тяжелая степень дисплазии сопровождается редко, более того, их может не быть до тех пор, пока к процессу не присоединится другая патология – воспалительное заболевание или инфекция.
В этом случае признаки могут быть следующие:
- Выделения. Они становятся патологическими – изменяется их цвет, консистенция, запах. Часто выделений становится больше обычного, а также в них после полового акта могут наблюдаться кровяные прожилки.
- Боль. Боль может появляться во время интимной близости, а может наблюдаться постоянно.
Дисплазия – это недуг, склонный к прогрессированию. В тяжелую стадию заболевание переходит примерно в 20% от всех случаев. На прогрессирование патологического процесса виляет много факторов – это могут быть индивидуальные особенности организма, генетическая предрасположенность к опухолям, возраст пациентки, образ ее жизни, вид используемой контрацепции и так далее. Тяжелая степень дисплазии – это очень серьезная патология, и несмотря на то, что она считается неинвазивным раком, без лечения она через несколько лет может трансформироваться в рак инвазивной формы. Именно поэтомупри диагнозе «тяжелая дисплазия» врачи настоятельно рекомендуют удалять шейку матки.
Другие степени
В настоящее время специалисты выделяют три степени дисплазии:
- . Этот патологический процесс поражает клеточные структуры только нижней трети многослойной эпителиальной ткани, причем, изменения, которые при этом наблюдаются выражены довольно слабо.
- . В этом случае нарушения наблюдаются не только в нижней, но и в средней части эпителия. Что касается изменений, они выражены более отчетливо.
- Тяжелая форма. Поражается вся толща эпителиальной ткани, однако, мышечная ткань, нервные окончания и кровеносные сосуды в патологический процесс не вовлекаются.

Может ли перерасти в рак?
Как уже было сказано выше, дисплазия – это и есть предраковое состояние, которое при наличии определенных условий может трансформироваться в злокачественную опухоль.
Если лечение не оказывается или оказывается неправильно, в 50% тяжелая форма дисплазии переходит в онкологию.
Процесс трансформации занимает, как правило, 10-15 лет, однако, при адекватном лечении подобного риска можно избежать.
Прогрессирование дисплазии с последующей трансформации в рак наблюдается в следующих случаях:
- вирус папилломы продолжает оставаться в организме пациентки;
- гормональные нарушения не корректируются;
- иммунная система продолжает функционировать на низком уровне;
- наблюдаются постоянные невылеченные воспалительные и инфекционные процессы;
- слизистая шейки матки продолжает травмироваться – при половых контактах, абортах, родах;
- пациентка не думает избавляться от алкогольной и никотиновой зависимости.
Существует ли 4 степень?
Современная медицина выделяет только 3 степени дисплазии шейки матки, которые были рассмотрены выше.
Что касается 4 степени, некоторые специалисты могут присваивать ее патологическому процессу, который представляет собой клеточную атипию.
Методы диагностики
Основными , которые используются для обнаружения дисплазии являются ПАП-тест, ПЦР, кольпоскопия и биопсия.
Перед тем как провести кольпоскопичсекое исследование, шейка матки окрашивается раствором Люголя, далее при осмотре при помощи прибора, снабженного оптикой, можно увидеть неокрашенные участки слизистой. Это и есть очаг поражения.
ПАП-тест – это исследование мазка из шейки и влагалища на цитологию. Данное исследование проводят для выявления инфекционных возбудителей.
ПЦР анализ обязательно проводится для обнаружения вируса папилломы и определения его штамма.
Биопсия позволяет специалисту исследовать пораженную ткань и опередить наличие в ее структуре атипичных и онкологических клеток.

Возможно ли медикаментозное лечение?
К сожалению, вылечить тяжелую форму дисплазии медикаментами невозможно. Эффективным можно назвать только хирургическое лечение.
Перед операцией пациентка должна тщательно пролечить имеющиеся воспалительные и инфекционные процессы, а также принять курс лечения иммуностимуляторами (Интерферон и его аналоги). О лечении народными средствами, при тяжелой форме дисплазии, даже и говорить не стоит.
ОСТОРОЖНО!
Категорически не рекомендуется пытаться вылечить тяжелую форму дисплазии народными средствами или консервативными методами – это пустая трата времени, за которое заболевание может существенно прогрессировать.
Хирургическое вмешательство
Для хирургического лечения тяжелой формы дисплазии обычно прибегают после двукратного подтверждения диагноза.
Хирургическое вмешательство назначается на 6-10 день цикла, кроме того, перед операцией необходимо убедиться в отсутствии беременности, воспалительных и инфекционных процессов в репродуктивной системе.
Дисплазию 3 степени лечат следующими методиками:
- Лазерная хирургия. В ходе данной процедуры на область поражения воздействуют пучком лазера низкого уровня интенсивности. Пораженные ткани нагреваются, что приводит к некротическим изменениям в них.
- Криодеструкция. Участок с атипичными клетками замораживается при помощи жидкого азота.
- Электрокоагуляция. Используется электрический ток, который прижигает патологический эпителий.
- . На сегодняшний момент считается самым щадящим способом лечения дисплазии.
- Удаление поврежденных тканей скальпелем.
- Полное .
- Полное удаление матки – гистероэктомия – назначается в тяжелых случаях недуга.
Не так давно, единственной и самой эффективной процедурой избавления от тяжелой степени дисплазии считалась . При этом ткани иссекались при помощи электрического тока, лазера или скальпеля.
Это очень травматичная методика, при которой одновременно с поврежденными тканями удаляются и здоровые. Но на настоящий момент существуют более щадящие методики, которые не только являются менее травматичными, но и могут применяться по отношению к женщинам, планирующим рожать ребенка.
Удаление шейки матки полностью проводится в тех случаях, когда поражение слишком большое, а также при наличии в шеечной области злокачественного образования. Однако, согласно медицинской статистики, даже после такого лечения у женщины остается возможность иметь детей впоследствии.

Прогноз
Тяжелая степень дисплазии шейки матки при адекватном лечении имеет довольно хороший прогноз. Однако, даже после лечения патологии специалисты не могут дать высоких процентов гарантии, что рецидивов недуга не возникнет.
ОБРАТИТЕ ВНИМАНИЕ!
После хирургического лечения процент излечения составляет 95%, а рецидивы возникают в 15% случаев.
Как правило, заболевание рецидивирует, если пораженный участок был удален не полностью, а также если в организме пациентки остается вирус папилломы.
Что касается игнорирования данной патологии, в этом случае в 50% у женщины развивается инвазивный рак, который считается злокачественной опухолью и лечению поддается гораздо сложнее.
Последствия
Последствиями отсутствия адекватного лечения дисплазии являются:
- Онкологическое заболевание.
- Сильная интоксикация, которая возникает при регулярном отравлении организма продуктами жизнедеятельности клеток онкогенного характера.
- Голодание и измождение здоровых клеток. Поскольку обменные процессы у патологических клеток происходят быстрее, питательные вещества, поступающие в организм, поглощаются атипичными или злокачественными клеточными структурами.
- Вовлечение в патологический процесс здоровых эпителиальных клеток.
Отзывы женщин
Оценка препарата или метода лечения
Использовали препарат? Добавьте свой отзыв!
Заключение и выводы
В качестве профилактических мер рекомендуется своевременно лечить воспалительные заболевания репродуктивных органов, соблюдать гигиену половых отношений, регулировать имеющееся гормональные расстройства, а также регулярно походить плановые гинекологические осмотры.
Полезное видео
Из видео вы узнаете, что такое дисплазия шейки матки и что с ней нужно делать:
Вконтакте
Google+
Одноклассники
Тяжелая дисплазия шейки матки – опасное гинекологическое заболевание, которое может привести к бесплодию или онкологическим осложнениям. Современные методики позволяют полностью избавиться от неприятностей. Важно не откладывать терапию и обратиться за помощью при появлении первых же симптомов заболевания.
Описание патологического процесса
О развитии дисплазии говорят, если во влагалищной части эпителия матки наблюдаются атипические изменения. При своевременном обнаружении заболевания, патологический процесс удается полностью остановить. Если же отказываться от терапии, на шейке матки начинаются необратимые предраковые процессы. Возникает серьезная угроза для жизни пациентки.
К сожалению, на ранней стадии заболевания дисплазия может никак себя не проявлять. Надежным методом профилактики являются регулярные (не реже раза в 6 месяцев) осмотры у гинеколога.

Патологический процесс затрагивает клеточные структуры слизистой названного органа, в отличие от эрозии, при которой поражение связано чаще с механическим повреждением. Заболевание чаще всего диагностируется у женщин детородного возраста. Статистика показывает, что тяжелая дисплазия матки встречается у одной женщины на тысячу. Недуг может также приводить к неизлечимому бесплодию.
Этапы развития заболевания
Заболевание может затрагивать различные слои клеток эпителия матки. В зависимости от глубины патологического процесса, выделяют три степени дисплазии:
- Легкая форма характеризуется незначительными изменениями слизистой. Затрагивается нижняя треть эпителия органа.
- При появлении изменений в нижней и средней трети эпителия говорят об умеренной дисплазии.
- Если поражение затрагивает все слои эпителия клеток, ставят диагноз «тяжелая дисплазия». Такое состояние считается очень опасным, при нем высок риск онкологических осложнений.
При тяжелой дисплазии не затрагиваются сосуды, нервные окончания, мышцы, как при раке матки, однако отсутствие полноценного лечения приведет к стремительному прогрессированию заболевания.
В норме клетки эпителия матки имеют правильную круглую форму. При развитии патологического процесса клетки становятся плоскими, а сам эпителий – бесформенным, со множественными ядрами. Во время проведения исследования сложно отличить края отдельных слоев.
Почему развивается дисплазия?
Чаще всего дисплазия шейки матки тяжелой степени – следствие не обнаруженного своевременно вируса папилломы человека. У 95 % пациенток выявить патогенную микрофлору удается даже при общих анализах. Однако наличие вируса в крови еще не означает, что женщине придется лечить опасное заболевание. Большое значение имеет состояние иммунной системы пациентки. Если человек ведет активный образ жизни, полноценно питается и качественно отдыхает, риск развития патологических процессов в организме сводится к минимуму.

Значительно увеличивает риск развития дисплазии шейки матки табакокурение, как активное, так и пассивное. У девушек, которые рано начали половую жизнь, также повышается риск развития заболевания. К другим негативным факторам относят: ранние роды или аборты, травмирование матки (в том числе операции), хронические воспалительные заболевания органов репродуктивной системы, любые состояния иммунодефицита.
Как распознать заболевание
На ранней стадии заболевание практически не дает никаких клинических проявлений. У 10 % представительниц слабого пола наблюдается скрытое течение даже тяжелой дисплазии шейки матки. Часто заподозрить недуг удается из-за того, что на фоне снижения местного иммунитета к пораженной области присоединяется вторичная инфекция. Чаще всего появляются симптомы кольпита, такие как жжение и зуд в области вагины, выделения с неприятным запахом (в них могут присутствовать примеси крови).
При очаговой тяжелой дисплазии практически никогда нет болевых ощущений. В редких случаях может наблюдаться незначительный дискомфорт в нижней части живота, как во время менструального кровотечения. На фоне заболевания могут развиваться и другие патологические процессы органов репродуктивной системы. Нередко у женщин диагностируют остроконечную кондилому, хламидиоз, гонорею.
Инструментальная диагностика
В связи с тем что дисплазия шейки тяжелой степени может протекать без явных клинических признаков, большое значение имеют лабораторные, а также инструментальные методы диагностики. У девушек, которые регулярно посещают гинеколога, риск развития заболевания сводится к минимуму. Заподозрить начальную стадию дисплазии специалист сможет уже во время осмотра пациентки на гинекологическом кресле с помощью влагалищных зеркал. Поводом для более глубокого исследования могут быть следующие признаки – блеск вокруг наружного зева матки, изменение цвета эпителия, любые пятна неизвестного происхождения.
При подозрении на тяжелую дисплазию женщине дополнительно может быть назначена кольпоскопия. Исследование проводится с использованием специального оптического прибора. Увеличенное изображение слизистой оболочки шейки матки выводится на экран монитора.
Лабораторная диагностика
Подтвердить тяжелую дисплазию эпителия удается с помощью цитологического исследования ПАП-мазка. Во время проведения осмотра на гинекологическом кресле специалист берет соскоб с различных участков эпителия. Полученный биологический материал изучается под микроскопом. Если в нем присутствуют атипичные клетки, их легко удастся выявить. С помощью цитологического исследования удается также определить папилломавирусную инфекцию.

Наиболее информативным методом выявления дисплазии шейки матки является гистологическое исследование. Во время осмотра гинеколог берет фрагмент ткани эпителия, где предположительно может развиваться патологический процесс. Методика дает возможность выявить также злокачественные клетки. Определиться с тактикой лечения и подтвердить диагноз позволяет иммунологическое ПЦР-исследование.
Лечение дисплазии шейки матки
Выбор методики терапии заболевания зависит от возраста пациентки, объемом поражения, степенью патологического процесса. На ранней стадии справиться с заболеванием удается с помощью медикаментов. Лечение при этом проводится амбулаторно. Женщине необходимо также соблюдать общие рекомендации. Временно придется отказаться от половой близости, посещений сауны и солярия. Противопоказана также чрезмерная физическая нагрузка.
Восстановить пораженный эпителий помогают витамины, гормональные препараты, иммуномодуляторы, пробиотики и пребиотики. Дополнительно проводится противовирусная терапия. При дисплазии на ранней стадии широко применяются средства «Ацикловир», «Виферон».
Хирургическое вмешательство
Тяжелая дисплазия плоского эпителия – повод для проведения оперативного лечения. Вмешательство может проводиться несколькими способами. Если область поражения не обширная, врач может принять решение о проведении диатермокоагуляции. Методика предполагает прижигание поврежденной области с помощью тока низкого напряжения. Хирургическое вмешательство проводится под местной анестезией и не вызывает болевых ощущений. Альтернативой может стать методика криодеструкции — поврежденный участок разрушается под воздействием жидкого азота.
В наиболее сложных случаях оперативное лечение проводится под местным наркозом с использованием скальпеля. Пораженная шейка матки с дисплазией полностью иссекается. К такому хирургическому вмешательству чаще прибегают при обширной области поражения.
После операции женщина еще некоторое время должна находиться в условиях стационара. Пациентка может жаловаться на боли внизу живота ноющего характера, кровянистые выделения из половых органов. Сразу после вмешательства может повышаться температура тела до 38 градусов. В течение нескольких суток состояние пациентки нормализуется.
Народные методы лечения дисплазии
Если диагностирована тяжелая дисплазия, лечение должно проводиться исключительно квалифицированным врачом. Самостоятельно справиться с заболеванием не удастся. Однако в комплексе с традиционной терапией можно применять народные средства после консультации с гинекологом. Отзывы показывают, что остановить процесс перерождения клеток эпителия помогают влагалищные тампоны, пропитанные соком алоэ. Для лечебных целей необходимо выбирать растение, возраст которого превышает пять лет. Тампон меняют два раза в сутки. Курс лечения – месяц.

Отличными целебными свойствами обладает чистотел. Растение широко используют при папилломах и кондиломах. На помощь придет чистотел и при дисплазии шейки матки. Уменьшить проявления дисплазии помогут тампоны с отваром чистотела. В чистом виде сок растения использовать нельзя. Он может спровоцировать сильнейшее раздражение. Столовую ложку сухого сырья заливают стаканом горячей воды, доводят до кипения и варят еще 15 минут. Готовый отвар необходимо остудить и процедить. С помощью такого средства можно проводить также спринцевания два раза в день.
Широко применяется при гинекологических заболеваниях боровая матка. Для спринцевания готовят лечебный настой. Столовую ложку сырья заливают стаканом кипятка и настаивают в термосе на протяжении пяти часов. Затем средство процеживают и применяют два раза в день.
Настойку растения на спирту можно принимать также внутрь для укрепления защитных сил организма. Готовое лекарство удастся приобрести в аптеке. Принимать необходимо по 15 капель настойки два раза в день. Курс лечения – три недели.
Осложнения дисплазии шейки матки
Раковые процессы – наиболее опасное осложнение дисплазии. Однако онкология развивается лишь при отсутствии качественного лечения. Увеличивается риск рака шейки матки, если у пациентки имеется генетическая предрасположенность к этому заболеванию. Аденома с тяжелой дисплазией требует немедленного хирургического лечения. К сожалению, раковые осложнения нередко развиваются в репродуктивном возрасте и приводят к бесплодию женщины.

Даже если с дисплазией или раком удалось справиться, риск развития осложнений остается. Во-первых, после хирургического вмешательства на эпителии остаются рубцы. А это также усложняет наступление здоровой беременности. Во-вторых, всегда остается риск развития рецидива. Ведь вирус папилломы человека вылечить полностью невозможно. Поэтому женщине, которая уже однажды столкнулась с дисплазией, стоит чаще посещать гинеколога для проведения профилактических осмотров.
Тяжелая дисплазия желудка
Патологическое разрастание эпителия может наблюдаться и на слизистых других органов. Это патология, при которой клетки мутируют, постепенно замещая здоровые ткани. Развитие заболевания напрямую зависит от экологии и характера питания пациента. Тяжелая дисплазия желудка нередко является осложнением гастрита и язвы. А эти заболевания могут быть спровоцированы употреблением вредных продуктов: фастфуда, полуфабрикатов. Вредные привычки также негативно сказываются на состоянии эпителия желудка.
На ранней стадии проводится консервативная терапия. Если дисплазия желудка запущена, без оперативного вмешательства обойтись не удается.
Кишечная дисплазия
Тяжелая дисплазия толстой кишки – еще одна патология, которая характеризуется патологическим разрастанием клеток эпителия. К развитию заболевания, как и в предыдущем случае, часто приводит неправильное питание. Употребление канцерогенных продуктов приводит к увеличению риска злокачественных процессов в организме. Важную роль играет также и наследственность. Методика терапии выбирается исходя из формы и стадии патологического процесса.
Профилактика дисплазии шейки матки
Если пациентке однажды уже пришлось столкнуться с дисплазией, простые профилактические меры позволят избежать рецидива. Важно регулярно посещать гинеколога для проведения профилактических осмотров. Женщине стоит избегать случайных половых связей, полноценно питаться, отказаться от вредных привычек. При появлении любых неприятных симптомов стоит обращаться за медицинской помощью.
Лечение дисплазии шейки матки 3 степени
Дисплазия шейки матки 3 степени – это выраженное предопухолевое изменение слизистой шейки матки.
Третья степень дисплазии – предрак шейки матки, завершающая ступень формирования злокачественного процесса. Очевидно, что такая патология требует радикального лечения.
Как обнаружить болезнь? Можно ли вылечить полностью? Читайте об этом в текущей статье.

Вернуться к оглавлению
Дисплазия шейки матки 3 степени — это рак?
Цервикальная дисплазия (плоскоклеточное интраэпителиальное поражение шейки матки) – это патологический процесс, предшествующий раку РШМ.
Болезнь развивается на фоне атипической трансформации (опухолевого перерождения) резервных ростковых и базальных клеток эпителия слизистой шейки матки.
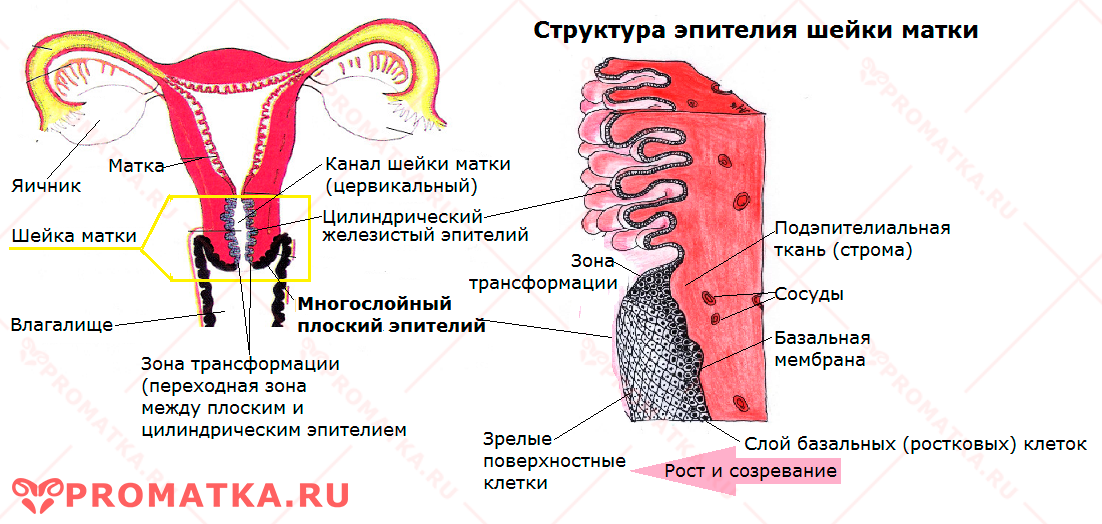 Эпителий слизистой оболочки шейки матки в норме – схема строения
Эпителий слизистой оболочки шейки матки в норме – схема строения
Атипичные базальные клетки теряют способность к созреванию, дифференцировке и упорядоченному росту. Структура поражённого эпителия разрушается. Слизистая утрачивает свои физиологические функции и вовлекается в опухолевый процесс.
На ранних этапах дисплазия включает не больше нижней половины эпителиального пласта. Клеточная атипия носит лёгкий (CIN 1) или умеренный (CIN 2) обратимый характер.
На третьем этапе (CIN 3) анаплазия захватывает практически всю толщу слизистой.
Опухолевая трансформация атипичных клеток принимает злокачественный характер. Они размножаются так быстро, что окончательно «выталкивают» собой здоровые.
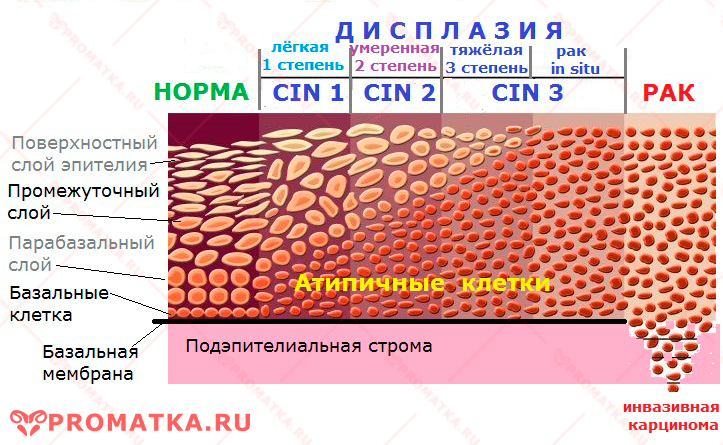 Степени дисплазии шейки матки
Степени дисплазии шейки матки
Третья, она же тяжёлая степень дисплазии трудноотличима от преинвазивного рака шейки матки car in situ. Она представляет собой промежуточное звено между предраком и истинным цервикальным раком.
В современной классификации тяжёлую дисплазию объединяют с внутриэпителиальным или преинвазивным раком «на месте» (рак in situ, carcinoma in situ) и обозначают CIN 3.
От настоящего инвазивного рака дисплазию CIN 3 «отделяет» лишь целостность базальной мембраны. Как только скорость размножения (пролиферация) озлокачествленных клеток превысит скорость их естественной гибели, они разрушат этот тонкий барьер.
Врастая в соседние ткани, проникая в кровеносные сосуды, метастазируя в лимфатические узлы, раковый процесс охватит своими «щупальцами» весь организм.
Одни авторы не согласны с отождествлением дисплазии третьей степени с раком in situ. По их мнению, тяжёлая дисплазии – это всё-таки предрак. А рак «на месте» — уже рак 0 стадии (TisN0М0), но без признаков инвазии.
Другие считают логичным объединить оба этих этапа опухолевого процесса в единый класс CIN 3.
Ведь на фоне тяжёлой дисплазии гистологически часто выявляются очаги рака in situ, а иногда и локусы инвазивного роста (микроинвазивного РШМ
стадии Т1а). К тому же по краям участков рака in situ обнаруживаются зоны дисплазии различной степени выраженности (от тяжёлой до лёгкой и умеренной).
Читать подробнее: Рак шейки матки 1 (первой) стадии – прогноз, лечение и симптомы
Дисплазия ШМ 3 степени — код по МКБ-10
N87.2 Тяжёлая дисплазия шейки матки, неклассифицированная в других рубриках.
Цервикальная интраэпителиальная неоплазия тяжелой степени (CIN3) без других указаний
D06 Карцинома in situ шейки матки.
Цервикальная интраэпителиальная неоплазия (CIN) 3 степени с упоминанием о резко выраженной дисплазии
Причины перехода умеренной дисплазии в третью степень
- Длительная персистенция папилломавирусной инфекции (в особенности высоко-онкогенных типов ВПЧ 16, 18, 45, 31, 33) в эпителии шейки матки
- Накопление мутаций (поломок генома), углубляющих атипичные изменения в клетках
- Сопутствующие урогенитальные инфекции, в том числе ИППП (хламидии, трихомонады, вирус герпеса 2 типа, др.), бактериальный вагиноз (уреаплазмоз, гарднереллёз, др.), цервицит. Хроническое воспаление делает слизистую уязвимой для ВПЧ, способствует снижению иммунитета, накоплению «поломок» в хромосомных ДНК
- Устойчивое снижение местной иммунной защиты
- Недостаток влияния гормонов-эстрогенов на слизистую
- Табакокурение
Способность онкогенных типов вируса папилломы (ВПЧ 16, 18 и др.) вызывать опухолевую трансформацию клеток шеечной оболочки научно доказана.
Основной путь передачи ВПЧ – половой. Попав во влагалищную среду, вирус инфицирует только незрелые, активно размножающиеся (резервные ростковые и базальные) клетки.
Он «добирается» до глубокого базального слоя через повреждения на слизистой. «Легкой добычей» для ВПЧ становятся ростковые и метаплазированные клетки зоны трансформации (ЗТ) – они лежат буквально на поверхности тонкого переходного эпителия. Вот почему большинство дисплазий берёт начало в переходной зоне (ЗТ), в местах эктопии (ложной эрозии) и воспаления (истинной эрозии).
Многолетняя персистенция вируса способствует интеграции (встраиванию) вирусной ДНК в геном заражённой клетки. Это и приводит к постепенному развитию злокачественной атипии.
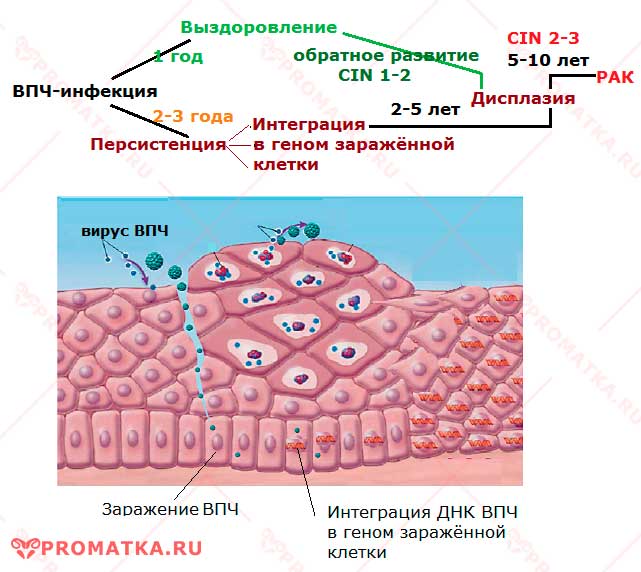 Варианты течения ВПЧ-инфекции – схема
Варианты течения ВПЧ-инфекции – схема
Вернуться к оглавлению
Прогноз дисплазии шейки матки третьей степени
Тяжёлая дисплазия CIN3 – позднее предраковое состояние со значительным риском перерождения в рак шейки матки
Предсказать «точную судьбу» дисплазии невозможно — процесс окончательного формирования раковой клетки очень сложен и не до конца изучен.
Объективным маркером активности опухолевого процесса является обнаружение в тканях с дисплазией онкобелка р16ink4a.
Принято считать, что без адекватного лечения р16-позитивная дисплазия в течение нескольких лет неизбежно прогрессирует до инвазивного РШМ.
Что делать при дисплазии третьей степени?
Для лечения тяжёлой цервикальной дисплазии следует обратиться к онкологу-гинекологу.
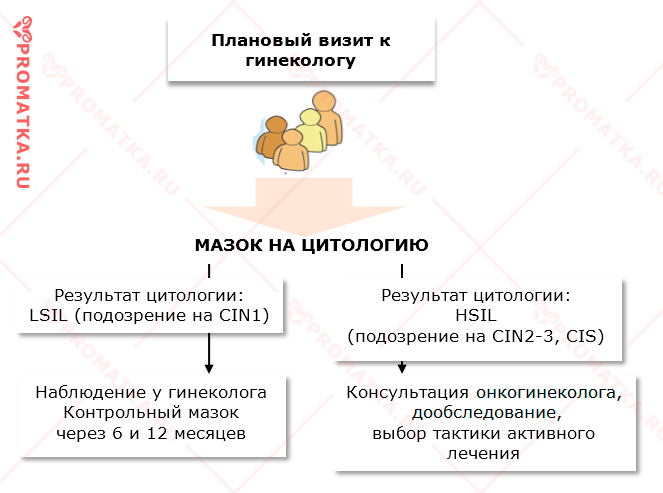 Алгоритм действий при подозрении на дисплазию шейки матки 3 степени
Алгоритм действий при подозрении на дисплазию шейки матки 3 степени
Вернуться к оглавлению
Симптомы тяжёлой дисплазии
Специфических симптомов, по которым можно наверняка распознать цервикальную дисплазию 3 степени, не существует
Предраковое состояние слизистой ШМ может сопровождаться:
- Хроническим воспалением с аномальными выделениями
- Контактными кровянистыми выделениями
- Неприятными ощущениями при половом акте
- Дискомфортом в интимной зоне
Но такие же симптомы появляются при многих других гинекологических заболеваниях, в том числе инфекционно-воспалительных и доброкачественных фоновых процессах шейки матки.
Поэтому при любых признаках нездоровья половой сферы надо срочно обращаться к врачу и выяснять их причину.
Часто тяжёлая цервикальная дисплазия протекает бессимптомно на фоне кажущегося здоровья. Вот почему все женщины должны проходить плановое диспансерное обследование у гинеколога не реже 1 раза в год.
Вернуться к оглавлению
Диагностика дисплазии третьей степени
Дисплазия – болезнь клеток шейки матки. Заметить такую микро-патологию во время обычного гинекологического осмотра удаётся не всегда.
Аномальный апластический участок на поверхности шейки матки может представляться эрозией, сочетаться с полипом или кондиломой. В ряде случаев атипичная ткань выглядит вполне здоровой.
Выявить болезнь помогают специальные, хорошо изученные инструментально-лабораторные методики.
Цитология
Первый этап выявления предрака шейки матки – взятие мазка-соскоба с наружной шеечной поверхности и стенок цервикального канала для последующего изучения собранных клеток под микроскопом (ПАП-тест, мазок на цитологию, мазок на онкоцитологию).
Главная задача цитологии
Обнаружить атипичные (отличные по своему строению от нормальных) клетки с характерными признаками опухолевой трансформации.
Наиболее точный диагностический результат даёт метод жидкостной цитологии.
 Взятие биоматериала для жидкостной цитологии
Взятие биоматериала для жидкостной цитологии
Клеточный материал для жидкостной цитологии собирают с помощью стандартной щётки Цервикс браш.
Образец должен содержать все три вида клеток шейки матки: многослойного плоского, цилиндрического и переходного эпителия зоны трансформации.
Весь собранный биоматериал погружается в контейнер с транспортной жидкостью, закрывается герметичной крышкой и доставляется в цитологическую лабораторию.
Из одного такого образца можно приготовить большое количество цитологических препаратов для проведения ПАП-теста и дополнительных сложных исследований: иммуноцитохимических, молекулярных (ПЦР) и других методик.
| Обозначение | Расшифровка | Предварительный диагноз |
| NILM | Отсутствие интраэпителиального поражения или злокачественности | Цитограмма в пределах нормы |
| КА | Койлоцитическая атипия (койлоцитоз) | Эписомальная ВПЧ-инфекция |
| ASC-US | Клетки плоского эпителия с атипией неясного значения | Найденные изменения клеток трудно разграничить между реактивными воспалительными изменениями эпителия и дисплазией |
| ASC-Н | Клетки плоского эпителия с атипией неясного значения, не исключающие H-SIL | Обнаружены атипичные клетки, трактовка которых затруднена.
Не исключена дисплазия |
| L-SIL | Плоскоклеточное интраэпителиальное поражение низкой степени | Признак папилломавирусной инфекции.
Найденные атипичные изменения, возможно, соответствуют слабой дисплазии 1 степени (CIN 1) |
| H-SIL | Плоскоклеточное интраэпителиальное поражение высокой степени | Найденные атипичные изменения клеткок соответствуют умеренной или тяжелой дисплазии 3 степени (CIN 2-3) |
| CIS | Карцинома in sity | Подозрение на внутриэпителиальный плоскоклеточный рак in sity (CIN 3) |
| AGC favor neoplastic | Атипичные железистые клетки (похожие на неопластичные) | Подозрение на атипичную железистую гиперплазию (дисплазию цилиндрического эпителия) |
| AIS | Аденокарцинома in sity | Подозрение на железистый рак in sity |
| СА | Squamous cell carcinoma | Подозрение на плоскоклеточную карциному (инвазивный плоскоклеточный РШМ) |
| Adenocarcinoma | Adenocarcinoma | Подозрение на аденокарциному (инвазивный железистый РШМ) |
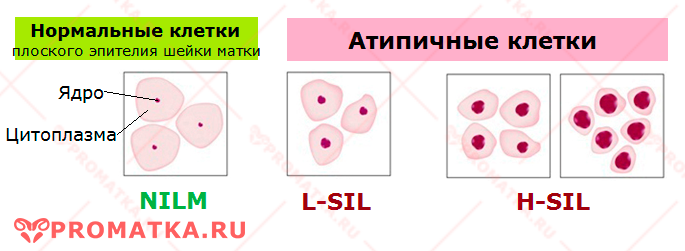 Как выглядит клеточная атипия разной степени выраженности — схема
Как выглядит клеточная атипия разной степени выраженности — схема
| Класс мазка | Что означает? | Обозначение степени атипии клеток по TBS |
| 1 класс | Норма | NILM |
| 2 класс | Обнаружены реактивные изменения в клетках. Вероятней всего они связаны с воспалением | NILM2
ASC-US AGC-US ASC-Н |
| 3 класс | Обнаружены единичные клетки со слабо выраженными признаками атипии | L-SIL
ASC-Н AGC-US |
| 4 класс | Обнаружены атипичные клетки с выраженными признаками опухолевого перерождения | Н-SIL
AGC favor neoplastic AIS CIS |
| 5 класс | Обнаружены атипичные клетки с явными признаками злокачественности (типичные раковые клетки) | СА
Adenocarcinoma |
ПЦР-диагностика
Если цитология показала в мазке атипичные клетки (ASC-US, ASC-H, SIL) то биоматериал исследуют на ДНК ВПЧ онкогенного типа методом ПЦР, ПЦР-НВ (RT-PCR) или методом гибридного захвата (Digene-тетс).
При выявлении воспалительных явлений (2 класс мазка) или слабовыраженной атипии неясного значения (ASC-US, AGC-US) биоматериал, доставленный на жидкостную цитологию, исследуют дополнительно.
Проводятся:
- ПЦР на ИППП
- Тестирование на ДНК ВПЧ онкогенного типа методом ПЦР, ПЦР-НВ (RT-PCR) или методом гибридного захвата (Digene-тест)
- ПЦР на вирус герпеса 2 типа HSV-2 (вирус генитального герпеса в 5-10% случаев бывает самостоятельной причиной развития дисплазии, не связанной с ВПЧ-инфекцией)
Обнаружение в биоматериале даже большого количества ДНК ВПЧ трудно истолковать однозначно. Об этом подробно читайте в пункте Вся правда о ВПЧ-тестировании статьи: Дисплазия шейки матки 1 (первой) степени – страшно ли это, прогнозы, как лечить
Иммуноцитохимия
Для оценки тяжести предполагаемой ВПЧ-ассоциированной дисплазии (H-SIL) образец, собранный для жидкостной цитологической пробы, дополнительно проверяют на присутствие в нём онкобелка р16(ink4a).
Положительный результат на р16 – явный признак интеграции вирусной ДНК в геном эпителиальных клеток и активации опухолевого перерождения тканей (дисплазия 3 степени, преинвазивный или микроинвазивный РШМ 1а стадия).
Кольпоскопия
Очевидно, что ВПЧ-тестирование и цитологическое исследование шеечных мазков не являются достаточными методом диагностики предрака.
«Плохой» ПАП-тест – показание к проведению расширенной кольпоскопии.
Напомним, что невооружённым глазом дисплазию не разглядеть или трудно отличить от доброкачественных цервикальных поражений.
Кольпоскопия позволяет изучить влагалищную поверхность шейки матки под сильным (15-40 и более раз) увеличением. Процедуру делают при помощи современной оптики (бинокулярный микроскоп), осветительной и цифровой техники (видео-, теле-кольпоскопия) с проведением ряда тестов.
Задачи кольпоскопии
- Оценить состояния эпителия слизистой оболочки шейки матки, влагалища, вульвы
- Определить расположение переходной зоны трансформации ЗТ (от этого зависит объём будущего хирургического лечения):
— ЗТ 1 – переходная зона хорошо видна и целиком расположена на влагалищной поверхности шейки матки;
— ЗТ 2-3 – переходная зона невидна, потому что частично или полностью смещена в цервикальный канал. - Выявить локализацию и точные границы очага поражения (тест с уксусной кислотой, проба Шиллера)
- Отличить доброкачественные поражения (полип, воспаление, эктопию, эктропион, деформацию) от атипичных (ВПЧ-поражений, дисплазии, изменений, характерных для инвазивного рака ШМ)
- Осуществить прицельную или расширенную биопсию из аномальных зон, выскабливание цервикального канала (по показаниям)
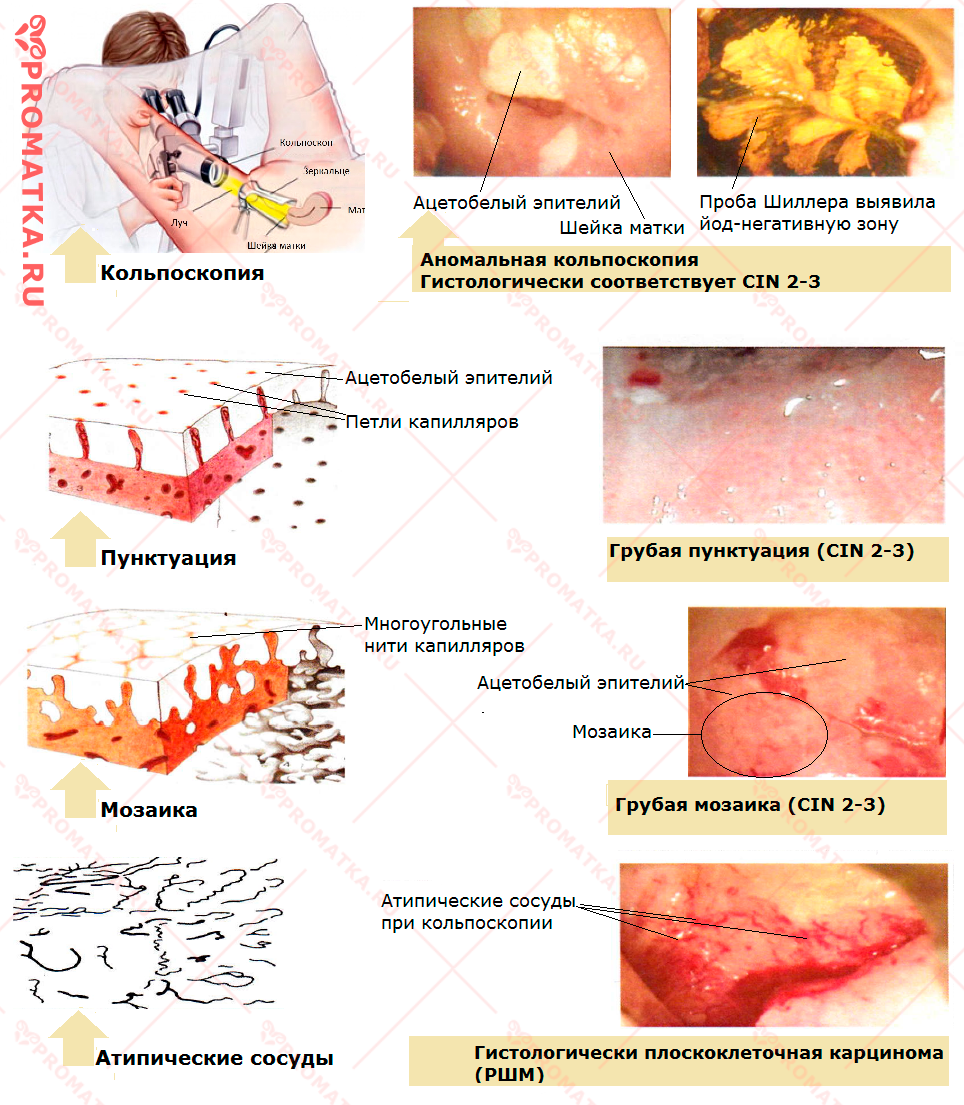
Базовым тестом расширенной кольпоскопии, позволяющим отследить характерный ответ атипичной ткани на воздействие того или иного медицинского средства, является проба с 3% уксусной кислотой.
Ацетобелый эпителий
Обработка поверхности шейки матки уксусом вызывает побеление (ацетобелый эффект) участка аномального (больного) эпителия.
Ацетобелый эпителий (АБЭ) является признаком:
- ВПЧ-инфекции
- Воспаления
- Дисплазии
- Рака
АБЭ обозначает границы поражённого участка слизистой, но не говорит о причине поражения. Установить точный диагноз может только биопсия аномальной зоны с последующей гистологией.
Пунктуация и мозаика
Так называют красные сосудистые точки и многоугольные капиллярные нити, проявляющиеся на ацетобелом эпителии.
Для тяжёлой дисплазии CIN 3 характерна грубая пунктуация и мозаика
Атипические сосуды
Сильно извитые (шпилькообразные, в виде запятых и петель), не исчезающие после обработки шейки уксусной кислотой – важный признак тяжёлых поражений (CIN 3 или инвазивный рак).
 Расширенная кольпоскопия шейки матки – тест с уксусной кислотой
Расширенная кольпоскопия шейки матки – тест с уксусной кислотой
Второй по значимости тест расширенной кольпоскопии – обработка шейки матки водным раствором йода (Люголем). При этом:
- Здоровая ткань окрашивается в тёмно-коричневый цвет
- Изменённая или переходная ткань зоны трансформации, эктопии остаётся светлой (не прокрашивается йодом)
- Участки тяжёлых и выраженных эпителиальных поражений приобретают ярко-жёлтый цвет
Биопсия
Биопсия – хирургический забор образца ткани с аномального участка шейки матки для последующей гистологии.
Точный диагноз цервикальной дисплазии CIN можно ставить только на основании гистологического исследования серийно-ступенчатых срезов тканей, полученных при биопсии или лечебно-диагностической конизации шейки матки.
Очень подробно о видах биопсии читайте здесь: Биопсия шейки матки — как делают и что показывает, подготовка и ход операции
Тяжёлая дисплазия шейки матки CIN 3 — гистологический диагноз
Вернуться к оглавлению
Лечение дисплазии шейки матки 3-й степени
По рекомендациям ВОЗ дисплазия CIN 3 подлежит немедленному активному лечению.
На практике вопрос о срочности и объёме хирургического вмешательства во многом зависит от возраста пациентки, её желании сохранить (или не сохранять) детородную функцию и многих других факторов.
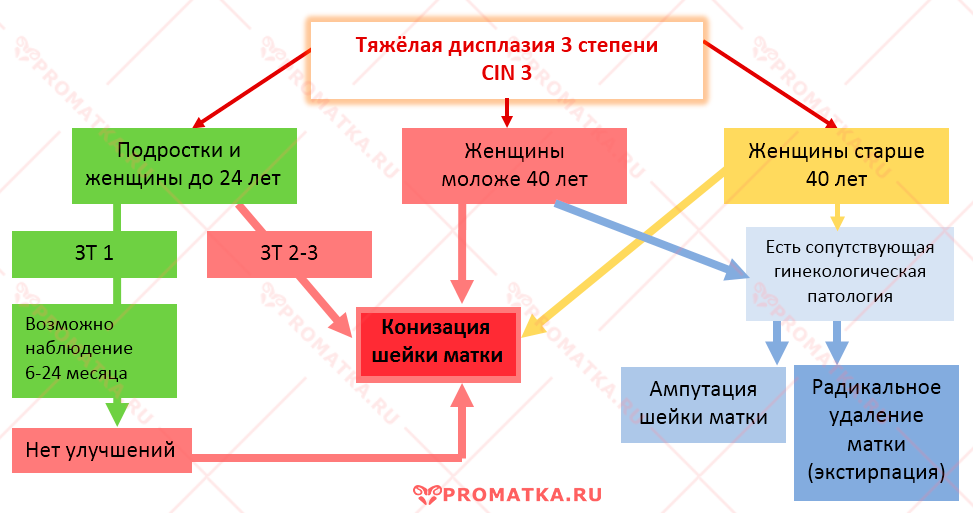 Схема лечения тяжёлой дисплазии шейки матки — пример
Схема лечения тяжёлой дисплазии шейки матки — пример
В конечном счёте выбор оптимального оперативного лечения каждого отдельного случая цервикальной дисплазии рассматривается индивидуально.
Вернуться к оглавлению
Хирургические методы лечения CIN3
Гистологический диагноз CIN3 относят к ранней онкологической патологии — 0 стадии РШМ. Поэтому хирургической операции, увы, не избежать.
Основные принципы лечения CIN3:
- Оптимально-радикальное (полное) хирургическое удаление поражённого участка
- Максимально функционально щадящее хирургическое вмешательство – то есть объём операции предполагает сохранение женщине способность к деторождению
Варианты щадящего органосохраняющего хирургического лечения CIN3:
- Конизация
— электрохирургическая конусовидная эксцизия
— радиоволновая
— ножевая - Ножевая ампутация шейки матки
Метод радикального лечения CIN3:
- Простая гистерэктомия или экстирпация матки (операция 1 типа) – полное удаление тела и шейки матки с придатками или без
Экстирпация матки – метод выбора лечения тяжёлой дисплазии у женщин мено- и постменопаузального возраста.
Конизация шейки матки
Конизация — минимальное хирургическое вмешательство в ходе которого удаляется конусовидный кусок шейки матки.
Конус ткани вырезают так, что он захватывает весь участок поражений в пределах здоровой ткани, всю зону трансформации и часть цервикального канала.
После отсечения конического участка шейки обязательно проводят выскабливание остатков шеечного канала. Извлечённые ткани (конус и цервикальный соскоб) отправляют на гистологическую экспертизу.
Рану-кратер, образовавшуюся после вырезания конуса, коагулируют (прижигают) специальным электродом (шариковым, точечным), обеспечивающим «консервативный гемостаз».
При ножевой конизации на рану накладывают гемостатические швы.
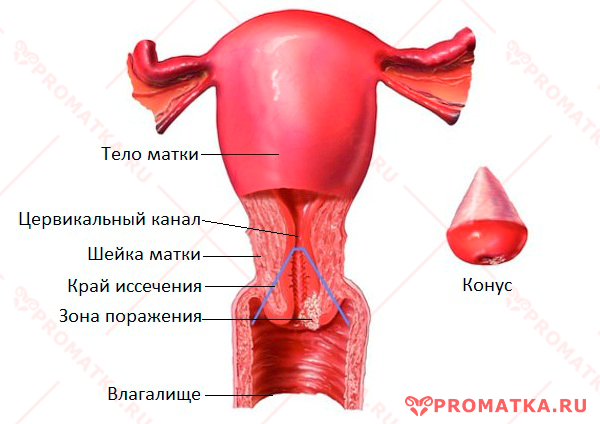 Конизация шейки матки — схема
Конизация шейки матки — схема
Очень подробно о подготовке к процедуре и послеоперационном периоде читайте в отдельной статье: Конизация шейки матки: как проходит операция, зачем и когда делают
Вернуться к оглавлению
Ампутация шейки матки — в каких случаях и как часто применяется?
В сравнении с конизацией, ампутация (от лат. amputare – усекать, отсекать, удалять) шейки матки – более травматичная и объёмная операция.
В случаях цервикальной дисплазии ампутацию применяют тогда, когда полноценную конизацию сделать невозможно. Например, из-за значительной деформации шейки матки или сочетанной с дисплазией шеечной патологии.
Операция проводится в стационаре, как правило, под общим наркозом.
Режущим инструментом обычно бывает хирургический скальпель. Но могут применяться электохирургические или ультразвуковые методики.
Виды щадящей (частичной) ампутации шейки матки:
- Клиновидная ампутация по Шредеру
- Ампутация по Штурмдорфу
Показания к этой операции:
- Изолированная элонгация шейки матки
- Атрофическая деформация ШМ в пожилом возрасте
- Травматическая деформация (разрывы после родов, послеоперационные травмы, эктропион, др.)
- Гиперплазия поражённых шеечных желёз в подслизистом слое ШМ
Суть оперативной техники
Намеченную к удалению часть шейки матки рассекают на две половины. Из полученных одной или обеих частей шейки вырезают клиновидный участок, включающий зону поражения в пределах здоровой ткани.
Оставшиеся лоскуты сшивают между собой отдельными швами так, что в результате слизистая цервикального канала смыкается с образованием нового наружного зева (отверстия).
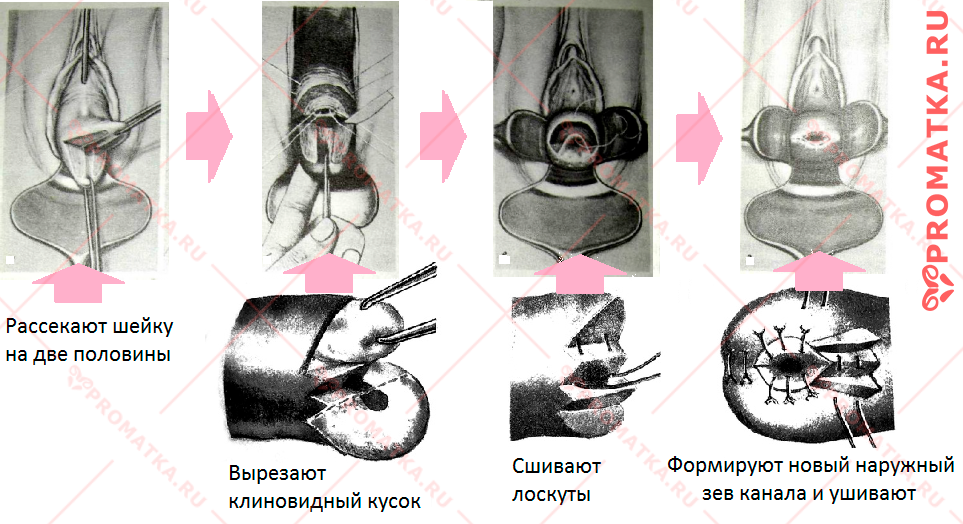 Клиновидная ампутация шейки матки
Клиновидная ампутация шейки матки
Технику такой ампутации впервые предложил немецкий врач акушер-гинеколог Карл Шредер ещё в ХІХ веке. С тех пор операция носит его имя.
Показания к этой операции:
- Те же, что при клиновидной ампутации
- Обширное аномальное поражение влагалищной части ШМ
- Обширное аномальное поражение цервикальной слизистой внутри канала
- Неясная картина поражения с подозрением на инвазивный злокачественный процесс
В сравнении с клиновидной, конусовидная ампутация носит более радикальный характер.
Различают:
- Низкую конусовидную ампутацию ШМ – в этом случае удаляется «макушка» наружной части шейки матки
- Среднюю
- Высокую – предполагает ампутацию конусовидного фрагмента шейки матки по всей длине цервикального канала, вплоть до внутреннего зева тела матки
Высокую ножевую конусовидную ампутацию рассматривают хорошим вариантом органосохраняющего лечения преинвазивного (ТisN0M0) и микроинвазивного (Т1аN0M0) рака шейки матки у женщин детородного возраста.
Суть оперативной техники
Отступив 5-10 мм от границы области поражений, делают круговой разрез слизистой шейки. При этом слизистую несколько отделяют скальпелем от мышечной ткани.
Затем разрез на шейке углубляют в толщу по направлению цервикального канала. Вырезают и вынимают конусообразный сегмент.
В завершение «натягивают» отсепарированную ранее слизистую на раневую поверхность, оставляя свободным просвет цервикального канала и формируя «новую» шейку. Рану на шейке ушивают отдельными или модифицированными швами.
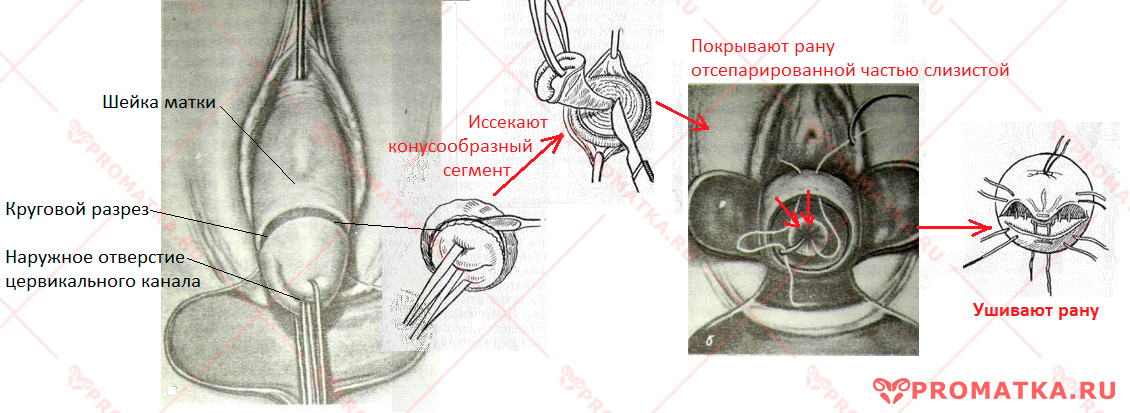 Конусовидная ампутация шейки матки по А. Штурмдорфу
Конусовидная ампутация шейки матки по А. Штурмдорфу
Технику конусовидной ампутации ШМ разработал американский гинеколог А. Штурмдорф в начале ХХ века. Изначально её проводили для лечения гипертрофии и хронического воспаления влагалищной части шейки матки.
В настоящее время обе вышеописанные операции в лечении тяжёлой дисплазии имеют второстепенное значение и применяются ограничено.
Высокая ампутация
Высокая ампутация шейки матки – полное удаление шейки до границ внутреннего зева матки с иссечением верхнего отдела влагалища.
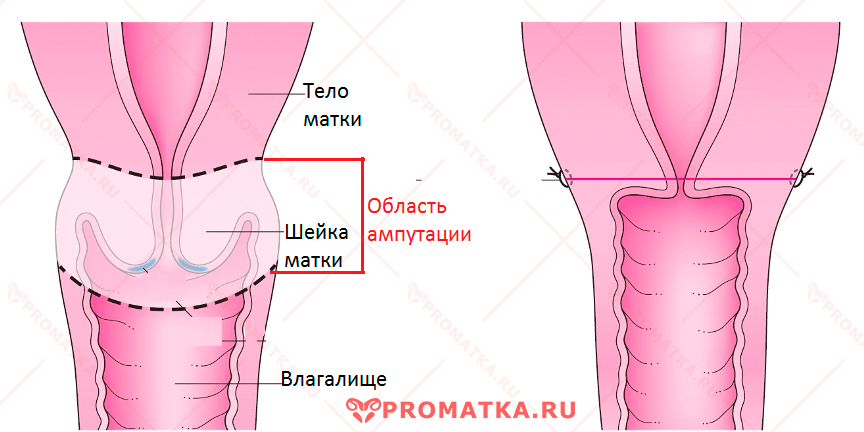 Объём оперативного вмешательства при высокой ампутации шейки матки
Объём оперативного вмешательства при высокой ампутации шейки матки
Показания к высокой ампутации ШМ при лечении CIN 3:
- Совмещённая патология шейки на фоне здорового тела матки
- Распространение дисплазии на своды влагалища
Высокая ампутация ШМ – серьёзная лечебно-реконструктивно-пластическая операция.
Проводится:
— в клиническом стационаре;
— под общим или эпидуральным наркозом;
— влагалищным или комбинированным с лапароскопией доступом.
Несмотря на максимальный объём удаления шейки, эта органосохраняющая хирургическая методика оставляет женщине возможность вести полноценную интимную жизнь, зачать, выносить и родить ребёнка.
Вернуться к оглавлению
Можно ли выздороветь без хирургического вмешательства?
Третья степень цервикальной дисплазии по своей сути означает 0 стадию рака шейки матки.
Единственно верное лечение любой онкопатологии – радикальное (до единой клетки) хирургическое удаление очагов поражения.
Гарантом выздоровления от тяжёлой дисплазии шейки матки является только адекватно проведенная хирургическая операция.
Разумеется, можно лечиться консервативно и надеяться на исцеление — чудеса случаются.
Вернуться к оглавлению
Фотодинамическая терапия (ФДТ)
Альтернативным вариантом органосохраняющего лечения предрака шейки матки CIN, сопоставимым с результатом традиционной конизации, является метод ФДТ – фотодинамической терапии.
Механизм методики ФДТ:
- В организм вводят (внутривенно или в виде аппликации на место поражения) препарат-фотосенсибилизатор, который избирательно накапливается в атипичных и/или опухолевых клетках (из-за особенностей жизнедеятельности опухолевых тканей)
- Затем подготовленную ткань облучают лазером, что приводит к разрушению накопивших фотосенсибилизатор опухолевых клеток. При этом здоровые ткани практически не повреждаются
Эффективность лечения цервикальной патологии традиционной конизацией и ФДТ практически одинакова – полное выздоровление наступает примерно в 80-95% случаев.
Возможность рецидива болезни оба метода оставляют тоже в равной степени.
Но в сравнении с конизацией метод ФДТ имеет ряд важных преимуществ:
- Избирательно разрушает только атипичные и опухолевые ткани
- Доказанный высокий противовирусный эффект – лазерное облучение разрушает вирус папилломы человека, устраняя ключевую причину запуска опухолевой трансформации. В ходе ФДТ уничтожаются даже клетки с интегрированной формой ВПЧ, против которой противовирусные препараты не эффективны
- Бесконтактность и бескровность лечебного мероприятия
- Минимальное повреждение тканей – шейка после сеанса ФДТ заживает быстро, без рубцов и деформаций. А значит процедура никак не сказывается на течение последующей беременности и родов
- Быстрое восстановление работоспособности после лечебного сеанса
- ФДТ не требует госпитализации (проводится в амбулаторных условиях)
Недостатки ФДТ:
- Деструктивная техника (вариант «прижигания») — не оставляет послеоперационного материала для гистологического исследования. Поэтому ФДТ проводят только после биопсии и гистологического подтверждения диагноза
- Несовершенство фотосенсибилизирующих препаратов (идеального фотосенсибилизатора до сих пор не найдено)
Заключение
Хорошая переносимость и противовирусное действие позволяют рекомендовать фотодинамическую терапию:
- Как альтернативный, максимально щадящий метод лечения предрака и раннего рака шейки матки у юных и молодых нерожавших женщин
- Как альтернатива «прижиганию» (криодиструкции, диатермо- радиокоагуляции, лазерной вапоризации) при лечении цервикальной патологии, связанной с ВПЧ-инфекцией
- Для искоренения генитальных штаммов папиллома-вирусов наиболее высокого онкогенного риска у бессимптомных ВПЧ-позитивных пациенток
- Для профилактики возврата ВПЧ-ассоциированного предопухолевого и опухолевого процесса после проведённой электро-эксцизии, конизации или ампутации ШМ
Противопоказания к ФДТ:
- Подтверждённый гистологией инвазивный РШМ ІА2 стадии (Т1а2) и выше
- Острые и подострые воспалительные процессы гениталий
- Стеноз цервикального канала
- Заболевания печени (с повышением содержания АЛТ и АСТ в крови)
Медикаментозное лечение
Лекарственных средств для лечения дисплазии CIN 3 не существует
Противовирусные и иммуномодулирующие препараты используют не с целью устранения дисплазии, а в надежде на снижение вирусной нагрузки.
Противовоспалительные и антибактериальные медикаментозные средства назначают для тщательной санации влагалища перед хирургическим лечением.
Для профилактики рецидива дисплазии до и после оперативного лечения применяют интерфероны (Генферон, др.), иммуностимуляторы с противовоспалительным эффектом (Галавит, др.).
При смешенной вирусной инфекции (ВПЧ + генитальный герпес ВПГ-2) проводят стандартную терапию ацикловиром (фамцикловиром, валацикловиром).
В плане послеоперационной профилактики важна коррекция местного иммунитета и экосистемы влагалища. Для этого применяют влагалищные фармацевтические формы с аскорбиновой и молочной кислотой, лакто- и бифидофлорой.
Могут ли помочь народные средства?
Роль вирусов в канцерогенезе при дисплазии и раке ШМ – лишь верхушка айсберга.
Большая часть проблемы заключена в изменении иммунного и гормонального статуса женщины.
Для безопасной коррекции таких изменений хорошо подходят природные адаптогены, давно известные в народной медицине.
Комплексы биоактивных веществ, выделенных из Левзеи, Китайского лимонника, Заманихи, Элеутерококка, Женьшеня, Аралии, Золотого корня (радиолы розовой), пантов марала и др. стимулируют специфический и неспецифический иммунитет, повышают устойчивость организма к различному виду инфекций, повышают выносливость организма к агрессивному влиянию внешней среды, выравнивают уровень гормонов.
Общеукрепляющий и оздоровительный эффект при длительном систематическом применения этих средств достоверно изучен и научно доказан.
Разумеется, народные рецепты не могут заменить хирургической операции. Но будет полезным после консультации с врачом включить их в комплекс лечебно-профилактических мероприятий.
Вернуться к оглавлению
Дисплазия шейки матки третей степени и беременность
К сожалению не каждая женщина, планируя беременность, проходит достаточное обследование.
Что же делать, если предрак шейки матки обнаружен уже во время вынашивания ребёнка?
Важно знать, что большинство выраженных интраэпителиальных поражений (H-SIL, CIN 3) за период гестации прогрессируют крайне редко.
Поэтому, большинство беременных даже с выраженной дисплазией шейки матки CIN 3 до родоразрешения нуждаются только в наблюдении.
Страхи за неблагоприятный исход беременности при одном лишь подозрении на предрак ШМ по результатам цитологии (H-SIL) ничем не обоснованы.
- При гистологическом подтверждении у беременной тяжёлой дисплазии или преинвазивного рака in sity в целом допустима выжидательная тактика:
— динамическое наблюдение у онколога под контролем цитологии и кольпоскопии.
Через 6-8 недель после родов – повторное обследование и хирургическое лечение. - Если CIN 3:
— обнаружена в первом триместре
— и пациентка не заинтересована в сохранении текущей беременности,
— но хочет сохранить способность к деторождению в будущем —
производится медицинский аборт. Через 4-8 недель – конизация шейки матки.
Возможно ли забеременеть во время заболевания?
Да.
Чаще всего дисплазия сама по себе не препятствует естественному зачатию, вынашиванию и родам.
Лечение во время беременности
Все известные стандартные методы хирургии тяжёлой дисплазии представляют угрозу нормальному течению беременности и родам.
Поэтому в этот период любое лечение CIN откладывается до рождения ребёнка.
Беременная находится под регулярным кольпоскопическим и цитологическим контролем у гинеколога-онколога.
Через 6-8 недель после родов ей назначается повторное обследование с последующей конизацией (или другим хирургическим вмешательством).
В исключительных случаях (при подозрении на инвазивный рак, клинически значимая вирусная нагрузка ВПЧ › 3lg/105 клеток) во втором триместре может выполняться диагностическая или лечебно-диагностическая радиоволновая эксцизия шейки матки без выскабливания цервикального канала.
Вернуться к оглавлению
Беременность после лечения дисплазии шейки матки 3-й степени
Лечение тяжёлой дисплазии всегда подразумевает частичное или полное удаление шейки матки.
Очевидно, что такое вмешательство не лучшим образом влияет на исход последующей беременности и родов.
Основные осложнения хирургии цервикальной дисплазии:
- Истмикоцервикальная недостаточность шейки матки
- Угроза невынашиваемости, преждевременные роды
Частота развития подобных осложнений напрямую зависит от объёма удалённой ткани шейки матки.
Наиболее неблагоприятны в плане негативных влияний:
- Высокая ампутация ШМ
- Ножевая коническая ампутация/конизация
Индивидуальные меры профилактики преждевременных родов у беременных, перенёсших операции на шейке матки:
- Цервикальный серкляж в различных модификациях
- Гормональная коррекция препаратами прогестерона
- Ограничение/отказ от половой жизни во второй половине беременности
Бережная (до 15% объёма шейки) радиоволновая эксцизия или конизация исключает существенный риск для будущей беременности и родов.
Вернуться к оглавлению
Так ли «тяжела» тяжёлая дисплазия?
Тотальное хирургическое удаление предраковых цервикальных поражений с последующей иммунной и противовирусной терапией в 98-100% случаев полностью излечивает болезнь
Поставленный диагноз «дисплазия шейки матки» — это сигнал женского организма, который требует внимания и помощи. Женский организм не в силах в одиночку преодолеть критические пороги заболевания. Женщины часто дисплазию шейку матки сравнивают с эрозией. Действительно, эрозию шейки матки и дисплазию шейки матки могут вызывать похожие этиологические факторы, но тактика ведения и лечения данных заболеваний принципиально разная.
Дисплазию шейки матки относят к предраковым состояниям эпителия шейки матки. Однако это не значит, что дисплазия шейки матки обязательно реализуется в рак. На вопрос можно ли вылечить дисплазию шейки матки, ответ очевиден: можно, если вовремя и правильно начать лечение!
Что же такое дисплазия шейки матки? Как образно и понятно объяснить диагноз простой женщине. Постараемся Вам помочь.
Представьте, что в норме эпителий, покрывающий шейку матки, имеет строгую слоистость. Слои эпителия располагаются строго последовательно. Нижний слой (базальный), затем идет парабазальный, промежуточный, поверхностный слои эпителия. Представьте свою шейку матки в виде салата « под — шубой».
Когда слои неправильно располагаются, возникает хаотический, диспластический процесс. В зависимости от выраженности изменений в эпителии шейки матки различают легкую, умеренную и тяжелую дисплазию шейки матки.
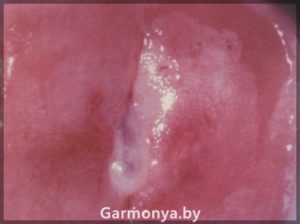
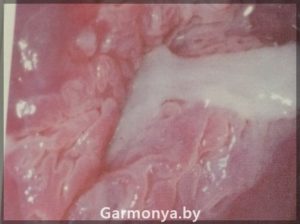
Дисплазию 1 степени ставят при выявлении полиморфных клеток с особыми (гиперхромными) ядрами и высоким ядерно-цитоплазматическим соотношением, а также при нарушении дифференцировки в нижней трети пласта многослойного плоского эпителия. Дифференцировка в верхних двух третьих эпителия происходит нормально.
Дисплазия шейки матки 2 степени характеризуется наличием клеточного атипизма и многочисленных митозов (делений клеток) в нижней половине эпителиального пласта. В верхней половине дифференцировка клеток не изменена.
Дисплазия шейки матки 3 степени характеризуется клеточным атипизмом в двух третях толщины эпителия..
Рак на месте или по латыне «cancer in situ» — состояние, когда все слои эпителия шейки матки поражаются полностью.
Среди причин, способствующих возникновению дисплазии шейки матки, различают экзогенные: (ВПГ, вирус простого герпеса и др. половые инфекции) и эндогенные факторы (хронические воспалительные заболевания органов малого таза и мочеполовых органов, нарушение гормонального гомеостаза, снижение иммунного ответа и др.) и смешанные факторы.
Исследования последних лет доказано, что в 50-80 % образцов умеренной и тяжелой дисплазии эпителия шейки матки обнаружен ВПЧ высокой степени онкогенного риска (преимущественно 16 и 18 типов).
Дисплазия шейки матки, симптомы
При дисплазии шейки матки как самостоятельном заболевании жалобы больных и симптоматика чаще отсутствуют. Боли внизу живота и кровянистые выделения из половых путей появляются только в особо запущенных случаях, когда заболевание развивалось на протяжении нескольких лет.
Дисплазия шейки матки может быть выявлена на обычном профилактическом осмотре. Надо отметить, что дисплазия шейки матки — это полностью предотвратимое заболевание для женщины, которая регулярно следит за своим здоровьем и выполняет обязательное цитологическое исследование на профилактическом визите у врача гинеколога или специально обученной медицинской сестры.
Если у женщины выявлены изменения в цитологии, указывающие на дисплазию 1 , 2 или 3 степени далее проводится углубленное обследование по протоколу лечения, утверждённому Министерством здравоохранения.
При сочетании дисплазии с фоновым заболеванием шейки матки больные могут предъявлять жалобы на бели, зуд наружных половых органов и т.д. В данной ситуации выполняется исключение половых инфекции, в том числе гонореи, ВПЧ, герпеса. Проводится противовоспалительное лечение с учетом диагностических находок.
С помощью специального прибора (кольпоскопа) уточняют характер данной болезни, выявляют наличие, распространенность и степень выраженности кольпоскопических проявлений дисплазии шейки матки с последующим забором материала из очага поражения для прицельного цитологического исследования. Цитология мазков позволяет установить степень выраженности дисплазии.
Для дальнейшего установления диагноза прицельно берут биопсию шейки, делают эндоцервикальный соскоб и их гистологически исследуют. Результаты исследования являются решающими в постановке диагноза дисплазии или рака шейки матки!
Что такое биопсия шейки матки?
Биопсия шейки матки – это инвазивный метод обследования шейки. С подозрительного участка шейки матки берется 1 или несколько участков ( кусочков) ткани шейки матки специальным инструментом. В медицинском центре Гармония биопсия шейки матки выполняется радиоволновым методом с помощью американского аппарата Сургитрон специальной радиоволновой петлей.
Манипуляция выполняется бескровно (используется два режима радиоволнового воздействия аппарата Сургитрон: разрез и коагуляция сосудов шейки матки) и безболезнено. Полученный материал помещается в специальную пробирку с формалином, фиксируется и далее передается для углубленного исследования в гистологическую лабораторию, где помещается в парафиновую среду. Далее парафиновые блоки исследуются врачом патоморфоологом под особым микроскопом. Врач патологоморфолог выносит окончательный диагноз.
Лечение дисплазии шейки матки
Лечение зависит от того, возникла дисплазия на основе предшествующих заболеваний шейки матки: цервицит, эрозия шейки матки, вирусное поражение шейки матки и т.д. или диагностировано впервые как самостоятельное заболевание.
Метод лечения определяют строго индивидуально, исходя из особенностей кольпоскопии, степени дисплазии: легкой, средней или тяжелой. Также лечение зависит от возраста больной и особенностей детородной функции, строения шейки локализации диспластического процесса, сопутствующих болезней. Однако радикальность вмешательства определяют по степени дисплазии.
Медикаментозное лечение
Чаще всего показано больным легкой дисплазией. При ее назначении используют два методологических подхода: выжидательную тактику и немедленную локальную деструкцию. В нашем медицинском центре мы используем радиоволновой метод лечения.
Выжидательная тактика основана на том, что у 30-60 % больных возможна спонтанная регрессия поражения шейки матки. Тогда необходимы постоянные цитологическое исследования в динамике (1-3 мес.), медикаментозное купирование воспалительного процесса, подавление пролиферативных изменений, регуляция менструального цикла. Если нет эффекта (регресса дисплазии) в течение 3 месяцев, следует изменить тактику лечения в сторону более радикальных мер.
Медикаментозное лечение показано также больным с легкой дисплазией назначают средства, подавляющие пролиферативную активность, обладающие противовирусным и иммуномодулирующим эффектом. Ретиноиды (предшественники и аналоги витамина А) подавляют пролиферацию, стимулируют киллеры и активность цитотоксических клеток. Подофиллин, трихлоруксусная кислота малоэффективны и токсичны. Они способны также подавлять патологические митозы с эффективностью 86 %. 5-Фторурацил применяют по методике лечения плоских папиллом или в форме мази (крема), которую наносят на поверхность шейки матки 2 раза в день на протяжении 2 нед. Интерферон стимулирует активность лимфоцитов, повышает уровень иммуноглобулинов, обладает антипролиферативной и антивирусной активностью. Его назначают в инъекциях, местно в виде геля или мази до 4 раз в сутки на протяжении 20 дней.
Второй методологический подход заключается в локальном удалении (деструкции) патологического очага или радикальной терапии.
Хирургическое устранение дисплазии независимо от метода разрушения патологической ткани должно быть достаточной глубины. Обычно крипты в цервикальном канале бывают глубиной до 7,8 мм, в среднем 3,4 мм. Поражение крипт тяжелой дисплазией и внутриэпителиальным раком бывает протяженностью до 5,2 мм (средняя глубина их проникновения по криптам − 3,2 мм). Поэтому при деструкции на глубину 3 мм полностью разрушается весь патологический очаг у 95 % больных, а на глубину 4 мм − у 99 %.
Криогенное воздействие − идеальное и оптимальное лечение легкой и умеренной дисплазии, особенно патологических очагов размером до 2,5−3 см. Криотерапия тяжелой дисплазии допускается, но не является методом выбора. Обычно используют большие температурные режимы при экспозиции 8−10 мин. Процедуру проводят в два этапа. Однако когда нужно промораживать более половины длины шейки матки и невозможен гистологический контроль после операции, от такой деструкции лучше отказаться.
В нашем медицинском центре Гармония мы используем современный метод лечения дисплазии шейки матки- радиоволновую терапию (РВТ).
РВТ показана больным легкой и умеренной дисплазией. Перед РВТ женщину полностью обследуют по регламентирующим протоколам. Исключают половые инфекции, сифилис, ВИЧ, гепатит С и В. Выполняют УЗИ органов малого таза, биопсию шейки матки, кюретаж цервикального канала, аспират из полости матки или РДВ. Шейку матки обрабатывают маркерами (раствором Люголя) для определения границ поражения.
Основные условия для проведения радиоволновой терапии
- нет данных (цитологической-эндоскопического скрининга), свидетельствующих о раке шейки матки;
- лечение должен проводить специалист, знающий основы кольпоскопии.
При дисплазии 3 степени вопрос лечения дисплазии решается совместно с онко-гинекологом. В последнее время достаточно часто проводят хирургическое лечение дисплазии. Ампутация шейки матки по Штурмдорфу показана больным, у которых дисплазия сочетается с элонгацией шейки при опущении матки.
Основные показания к хирургическому лечению:
- возраст больных старше 50 лет,
- отсутствие условий для конизации вследствие анатомических изменений,
- атрофии шейки,
- сглаживание сводов,
- тяжелая дисплазия на всем протяжении эндоцервикса;
- неэффективность предшествовавшего лечения либо невозможность иного лечения.
Согласно методическим рекомендациям белорусских онкогинекологов, целесообразно лечить дисплазии индивидуально в зависимости от клинической картины болезни и возраста женщины.
У женщин моложе 40 лет с умеренной дисплазией допустимо радиоволновое лечение шейки матки. Больным, у которых умеренная дисплазия сочетается с обширным эктропионом, деформацией шейки матки, а также старше 45 лет необходима диатермоэлектроэксцизия шейки матки либо операция типа операции Штурмдорфа, Эммета. Хирургическое вмешательство следует расширять до удаления шейки матки с телом матки у больных с сопутствующими умеренной дисплазии опухолями и опухолевидными образованиями матки и придатков (особенно у женщин в климактерический и менопаузальный периоды).
Дисплазия шейки матки может сочетаться с раком в начальных стадиях. Тогда в основном выполняют конусовидное иссечение или ампутацию шейки матки. Вследствие сглаженности влагалищных сводов, атрофических изменений полового аппарата у женщин старше 45-50 лет невозможно выполнить органосохраняющие вмешательства, поэтому операцию следует расширить до простой гистерэктомии (удаление шейки матки и тела матки).
Наблюдение за оперированными пациентками проводят акушеры-гинекологи общей лечебной сети путем контрольных осмотров с кольпоскопическим и цитологическим исследованиями.
Больную легкой дисплазией достаточно осмотреть 2 раза в году. Женщине с умеренной дисплазией контрольные осмотры необходимы каждые 3 месяца, а с тяжелой дисплазией − не реже 1 раза в месяц. Оперированных снимают с диспансерного учета при получении трех отрицательных результатов кольпоскопического и цитологического исследований, но не ранее чем через 2 года. Если после специального лечения вновь выявляют признаки дисплазии, женщину нужно направить к онкогинекологу для углубленного обследования и лечения в онкологическом учреждении.
Информация, расположенная на сайте носит строго информационный характер и не может быть использована самостоятельно.
Получить квалифицированную помощь можно у наших врачей гинекологов, прошедших специальную подготовку по патологии шейки матки. Запись по контактным телефонам или на сайте.
Задать вопрос специалисту
Миллионам женщин ежедневно диагностируется дисплазия. Это заболевание сегодня получило достаточно широкое распространение. По данным статистики ВОЗ, в мире насчитывается более 40 миллионов представительниц прекрасного пола, страдающих этой патологией. При этом почти у 60% из них наблюдается дисплазия шейки матки 2 и 3 степени. Если учитывать, что это заболевание является пограничным, и существует большой риск его перехода в преинвазивный и инвазивный рак, то диагностика на ранних стадиях становится приоритетной задачей.
Что представляет собой дисплазия

Дисплазия шейки матки — это патология, которая характеризуется процессом нарушения дифференцировки, созревания клеток эпителия, их старения и отторжения. При этом базальная мембрана остается неповрежденной. Более современное название этой патологии — цервикальная интраэпителиальная неоплазия (ЦИП), но гинекологи более охотно используют термин «дисплазия». Это состояние еще называют предраком, так как риск его перехода в онкологию очень высок. Сложность заключается еще и в том, что обнаружить ее в большинстве случаев можно только при осмотре специалиста, так как никаких внешних симптомов на ранних стадиях не проявляется.
Причины дисплазии

Появлению такой патологии, как дисплазия шейки матки, предшествует целый ряд провоцирующих факторов. Основными причинами, которые приводят к образованию очагов, могут стать:
- определенные типы вирусов папилломы человека;
- оральные гормональные контрацептивы в случае употребления их более 5 лет;
- большое число половых партнеров;
- раннее начало (ранее 16 лет) половой жизни.
Кроме того, дисплазия матки может развиться при следующих провоцирующих факторах: вредные привычки и, в частности, курение, наличие у кровных родственников онкологических заболеваниях, большое число родов, иммунные нарушения, однообразное питание (недостаток витаминов С, Е, А, бета-каротина, фолиевой кислоты), половые инфекции и герпес.
Вирусный фактор в дисплазии
Как доказали последние исследования, дисплазия шейки матки напрямую зависит от присутствия в организме вирусов папилломы. Именно они становятся причиной появления бородавок на теле или остроконечных кондилом, располагающихся на половых органах. Всего папилломавирусов насчитывается более 100 серотипов, некоторые из них обладают высокой онкологической активностью. К наиболее онкогенным относятся типы 16 и 18, результатом воздействия которых является дисплазия шейки матки, почти в 50% случаях переходящая в рак.
Надо отметить, что от заражения вирусом папилломы не застрахован никто, но особенно большому риску подвергаются женщины, имеющие нескольких половых партнеров и пренебрегающие контрацептивами. Венерические заболевания или другие болезни, передающиеся половым путем, тоже являются факторами риска.
Механизм поражения ВПЧ
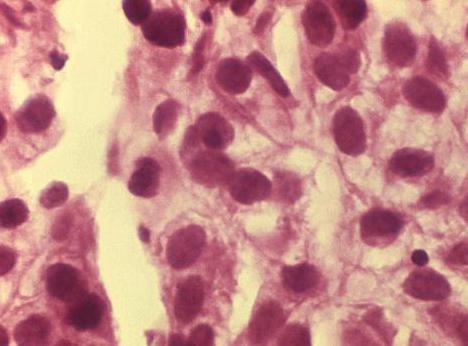
Попадая в организм женщины, вирус папилломы, обладающий высокой онкогенной активностью, с током крови поступает в половые органы и встраивается в клетки плоского эпителия шейки матки. В процессе жизнедеятельности вирус вырабатывает определенные белки, которые повреждают ДНК эпителиальных клеток. Как следствие, образуются атипичные клетки, способные к делению, которые не уничтожаются иммунной системой. Размножаясь, они приводят к изменению слоев эпителия, развивается дисплазия. Это происходит на разных уровнях клеточной ткани и в зависимости от глубины поражения определяет тяжесть болезни. Однако в отличие от рака пораженные клетки при дисплазии не обладают свойством неограниченно расти, потому процесс является обратимым.
Дисплазия матки: симптомы
По статистике, чаще всего дисплазией страдают женщины в возрасте от 25 до 35 лет, но в последнее время возраст этого заболевания стремительно «молодеет». Как уже упоминалось, эта патология на ранних стадиях протекает практически без симптомов, обнаружить ее можно лишь после осмотра у гинеколога и взятия мазка на атипичные клетки (мазок Папаниколау). В зависимости от степени дисплазии шейки матки она может проявляться следующими признаками:
- наличие на половых органах остроконечных кондилом;
- аномальными менструальными кровотечениями;
- болями в поясничной области;
- обильными белями без неприятного запаха;
- дискомфорт при половом акте, присутствие во влагалищном секрете прожилок крови после него.

Как видно, симптоматика незначительная и может быть отнесена ко многим заболеваниям мочеполовой системы. Тем больше причин внимательно относиться к своему состоянию и регулярно посещать гинеколога.
Диагностика
Так как дисплазия шейки матки представляет собой заболевание, способное при определенных условиях перерастать в онкологию, то ее ранней диагностике придается огромное значение. Все женщины, достигшие 21 года и ведущие половую жизнь, должны ежегодно проходить осмотр у гинеколога с обязательным взятием мазка на цитологию.
При постановке диагноза врач опирается на следующие критерии.
- Осмотр. Как правило, в этом случае он бывает мало информативен. Визуально участки дисплазии определяются в виде бляшек белесого цвета. При постановке пробы Шиллера (окрашивании их раствором люголя) пораженные участки светлее здоровых.
- Мазок для цитологического исследования — с его помощью можно установить диагноз с точностью от 60 до 90%. Для того чтобы мазок был максимально информативен, нужно помнить, что нежелательно сдавать его раньше 5 дня после начала менструации. В течение двух суток перед процедурой лучше воздержаться от половых контактов и использования вагинальных лекарственных средств.
- Если результаты мазка вызывают сомнение, то проводят кольпоскопию — инструментальное обследование шейки матки при помощи специального прибора – кольпоскопа.
- Если диагностирована дисплазия 3 степени шейки матки, то чтобы дифференцировать ее от онкологии, проводят прицельную биопсию — забор для дальнейшего обследования кусочка эпителиальной ткани.
Степени дисплазии

По степени поражения тканей диагностируют три степени патологии:
- Легкая дисплазия или дисплазия 1 степени (ЦИН I) — такой диагноз ставится, если поражена нижняя треть эпителия, которая примыкает к базальной мембране. Как правило, при своевременном лечении на этой стадии болезнь после удаления вируса папилломы из организма чаще всего проходит самостоятельно. Но возможно как длительное течение без каких-то изменений, так и переход во 2 стадию.
- Дисплазия матки 2 степени (ЦИН II, умеренная дисплазия) характеризуется поражением эпителиального слоя на две трети его глубины. На этой стадии заболевания тоже возможно самостоятельное излечение после устранения ВПЧ, но чаще всего наблюдается длительное постоянное течение болезни без резких изменений.
- Дисплазия 3 степени шейки матки (ЦИН III,тяжелая дисплазия) представляет собой поражение клеток эпителиального слоя на глубину более двух третей. Это состояние называют еще «рак на месте». Возможность перехода в онкологию на этой стадии составляет от 10 до 30%. Такой разброс в вариантах развития объясняется большим влиянием внешних факторов и факторов риска на течение такой патологии, как дисплазия матки.
Лечение дисплазии 1 степени
Независимо от степени тяжести заболевания перед началом лечения врач должен установить его причину. В незапущенных формах этого бывает достаточно, чтобы остановить развитие болезни и способствовать рубцеванию пораженных тканей. Обычно при постановке диагноза ЦИН I, при условии что ВПЧ будет удален из организма, медикаментозное лечение, как правило, не требуется. В этом случае устанавливается динамическое наблюдение в течение 2 лет с обязательным анализом на цитологию и кольпоскопией ежегодно. Кроме того, проводится коррекция эндокринных нарушений и лечение сопутствующих вагинитов и венерологических заболеваний. Большую роль играет прием поливитаминных препаратов, содержащих витамины группы В, А, С, фолиевую кислоту.
Лечение тяжелой и умеренной дисплазии
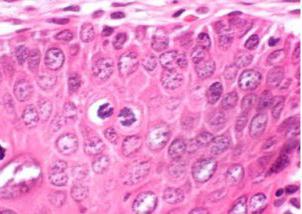
При постановке диагноза «дисплазия шейки матки 2 степени» и выше лечение заключается в хирургическом удалении пораженных тканей. Почти все эти манипуляции проводятся в амбулаторных условиях.
- Криохирургия — для уничтожения аномальных клеток их охлаждают до -200 градусов Цельсия. Это делается с помощью зонда, по которому подается жидкий азот. Процедура практически безболезненна, проводится без анестезии и эффективно уничтожает атипичные клетки как в том случае, если выявлена дисплазия шейки матки 3 степени или рак, так и при отсутствии положительных результатов при ЦИН I.
- Лазерная терапия — воздействие на пораженные ткани лазерным лучом. Этот метод позволяет провести точное удаление пораженной ткани путем ее испарения. При этом происходит гораздо меньшее образование рубцовой ткани.
- Электрокоагуляция — в основе лежит прижигание пораженного участка электрическим током. Для этого в шейку матки вводят электрод и обрабатывают им измененный участок.
- Конизация — во время этой процедуры из шейки матки хирургическим путем удаляется конусообразная область пораженной ткани.
Дисплазия при беременности
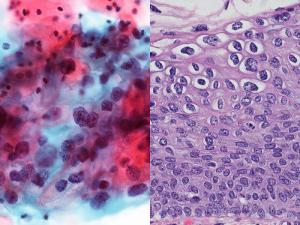
Как правило, дисплазия не является противопоказанием к беременности и вынашиванию плода. Доказано, что эта патология никак не влияет на развитие ребенка. Ее наличие не оказывает негативного влияния на развитие будущего ребенка и не мешает функционированию плаценты. В то же время и беременность совершенно не влияет на эту патологию, не ухудшая ее течение и не способствуя переходу в более тяжелую форму.
Если подозрение на дисплазию во время беременности возникает впервые, то в обязательном порядке берется мазок на атипические клетки, дальнейшие действия врачей зависят от результатов, полученных при обследовании. В случае если обнаруживается легкая степень заболевания, то лечебных действий не предпринимается, повторное обследование проводят через год после родов. Если обнаруживается дисплазия средней степени, то дополнительно проводится кольпоскопия с повторным обследованием после родоразрешения. При подозрении на тяжелую форму проводится биопсия шейки матки. При подтверждении диагноза каждые 3 месяца до родов и через полтора месяца после проводится кольпоскопия. Дальнейшее лечение согласовывается с онкологом.
Прогноз и профилактика
Дисплазия – это заболевание, которое склонно к рецидивам. Даже при условии полного излечения, а это возможно только после выведения вируса папилломы из организма, в 10% случаев возможно повторное возникновение болезни. Кроме того, нужно помнить, что каждая женщина, проходившая лечение от дисплазии, пожизненно остается в группе риска по развитию рака шейки матки. Именно для того чтобы вовремя принять меры, необходим ежегодный визит к гинекологу.
Что такое тяжелая дисплазия? (с картинками)
Термин дисплазия относится к любому типу аномального физического развития. Это чаще всего используется для обозначения клеточных аномалий, которые часто являются предраковыми, но также могут использоваться для описания деформации тазобедренного сустава. Хотя тяжелая дисплазия может указывать на любой тип аномалии высокой степени тяжести, она часто используется в качестве короткой руки для тяжелой дисплазии шейки матки, которая может быть предшественником рака шейки матки. Также известный как карцинома in-situ, это состояние, при котором кожа шейки матки растет ненормально быстрыми темпами.
В результате этого ненормального роста на поверхности кожи или слизистой оболочки шейки матки увеличивается количество незрелых клеток кожи. Хотя этот быстрый рост клеток происходит на поверхности шейки матки, шансы на развитие инвазивного рака очень высоки. Это означает, что раннее выявление и лечение чрезвычайно важны.
Северная дисплазия является одним из трех различных типов дисплазии шейки матки, в настоящее время идентифицируемых в медицинских кругах. Легкая дисплазия, также известная как CIN 1, представляет собой состояние, при котором присутствует относительно немного незрелых клеток кожи, хотя их больше, чем считается нормальными.Умеренная дисплазия, или CIN 2, имеет более высокое и более широко распространенное количество незрелых клеток. Третья категория дисплазии, или CIN 3, является наиболее серьезной категорией, поскольку число незрелых клеток чрезвычайно велико и вызывает заметное изменение толщины поверхностного слоя шейки матки.
Одно из состояний, которые могут вызвать тяжелую дисплазию, известно как вирус папилломы человека, или ВПЧ. Этот вирус может инфицировать различные типы эпидермальных слоев, а также слизистые оболочки в организме человека.ВПЧ может проложить путь к раку в некоторых частях тела, включая рак шейки матки.
Детектирование этого состояния предполагает использование мазка Папаниколау. Образцы, полученные во время мазка, могут быть проанализированы для определения наличия, а также текущего состояния дисплазии. Это позволяет врачу принять меры, прежде чем появится возможность для пролиферации незрелых клеток проникнуть через поверхность шейки матки и проложить путь к развитию рака шейки матки.
В некоторых случаях могут быть также доказательства того, что известно как плоскоклеточное внутриэпителиальное поражение высокого уровня или HGSIL.Повреждение этого типа также идентифицируется во время мазка Папаниколау и является показателем наличия дисплазии от умеренной до тяжелой. Хотя это и не показатель того, что рак уже присутствует, эти поражения указывают на то, что условия быстро приближаются к точке, в которой может развиться рак.
Когда HGSIL обнаружен, врачи обычно назначают так называемую кольпоскопию. Эта процедура включает в себя удаление образцов ткани. В некоторых случаях диспластическая ткань полностью удаляется.В обоих сценариях удаленная ткань представляется для биопсии, что позволяет подтвердить, развивается ли рак, а также определить текущее состояние самой дисплазии.
Дополнительные методы лечения тяжелой дисплазии могут включать криотерапию, некоторые виды прижигания или даже лазерную хирургию для удаления избытка клеток кожи. Врачи редко применяют любое из этих методов лечения, если женщина в настоящее время беременна, однако, опасаясь, что они могут оказать неблагоприятное влияние на беременность.
www.wisegeek.com
Только в последние два года в возрасте 37 лет мне поставили диагноз ретроверсия дисплазии тазобедренного сустава. В конце 2010 года я почувствовал острую боль в правом бедре в области паха. Я не знал, что думать. Я занимался этим до тех пор, пока боль не стала настолько сильной, что ходьба стала тяжелой работой. Я назначил встречу с хорошо известным и очень рекомендованным тазобедренным хирургом здесь, в Вирджинии. Мне потребовалось более четырех месяцев, чтобы договориться о встрече с ним.Во время моего первого визита и менее чем через 10 минут доктор упомянул, что он думал, что у меня болезнь соединительной ткани. Я серьезно думал, что у меня был Элерс Данлос пять лет назад, но потом местный ревматолог отрекся от этого … Я отложил это на задний план.
Мой хирург тазобедренного сустава сделал серию рентгеновских снимков и смог поставить диагноз дисплазии тазобедренного сустава, а также FAI. Он посоветовал мне попробовать физиотерапию, чтобы посмотреть, поможет ли это. В это время мне также делали инъекцию кортизона, чтобы успокоить боль.Физиотерапия помогла мне укрепить мышцы вокруг бедра, но это было все. После работы с моим ПТ, и дела шли не очень хорошо, я вернулся к тазобедренному хирургу, и мне была назначена хондропластика тазобедренного сустава. Тазобедренный прицел работал. Там, где были удалены две губные слезы. Облегчение, которое принес бедро, было временным, и менее чем через четыре месяца я почувствовал боль. Мое бедро терлось о край таза. Мой тазобедренный хирург хотел сделать все возможное, чтобы отсрочить серьезную операцию на периацетабулярной остеотомии.
В течение 11 месяцев я вернулся в операционную, чтобы сделать операцию ПАО. Это была моя 13-я ортопедическая операция за мое недолгое существование. Операция была жестокой, а боль — безбожной. Я был прикован к постели в течение месяца и без работы около пяти месяцев. Быть без работы было огромным расходом, не говоря уже о том, что никто из моего отделения на работе не звонил мне и не приходил навестить меня в больнице. Я даже не получил карту выздоровления, пока через два месяца после операции. Я только вернулся к работе с декабря 2012 года.Когда я вернулся, все было по-другому. Большинство моих коллег были очень сдержанными. Мне постоянно напоминали, что я был без работы в течение пяти месяцев. Мне также показалось, как усердно работали мои коллеги, пока меня не было дома. Все это заставило меня чувствовать себя очень плохо. После того, как мне поставили диагноз EDS и дисплазия тазобедренного сустава, у меня есть специальное приспособление для американцев с ограниченными возможностями. Есть несколько человек, которые думают, что я подделываю все «это», чтобы не выполнять то, что считается 2% функций моей работы.И это не значит, что нужно слишком много подниматься и опускаться по 50 раз в день, чтобы получать факсы с двух факсимильных аппаратов. Мой менеджер также предал мое доверие, когда она сказала новому нанятому, что я заставил своего доктора написать записку, чтобы извинить меня от этой функции. Я только 7 месяцев после операции после операции ПАО, и я все еще не на 100% .
После моего диагноза дисплазии тазобедренного сустава я нашел этот сайт и прочитал статистику, касающуюся занятости, и это правда. Это оказывает большое влияние на жизнь человека, как в духовном, так и в финансовом плане.
hipdysplasia.org
